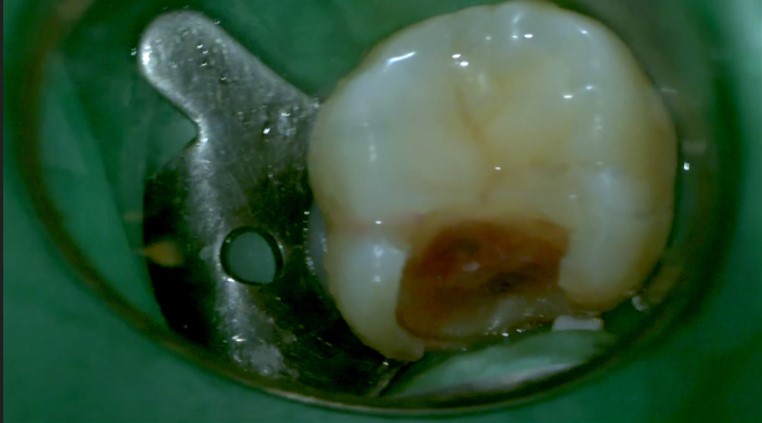
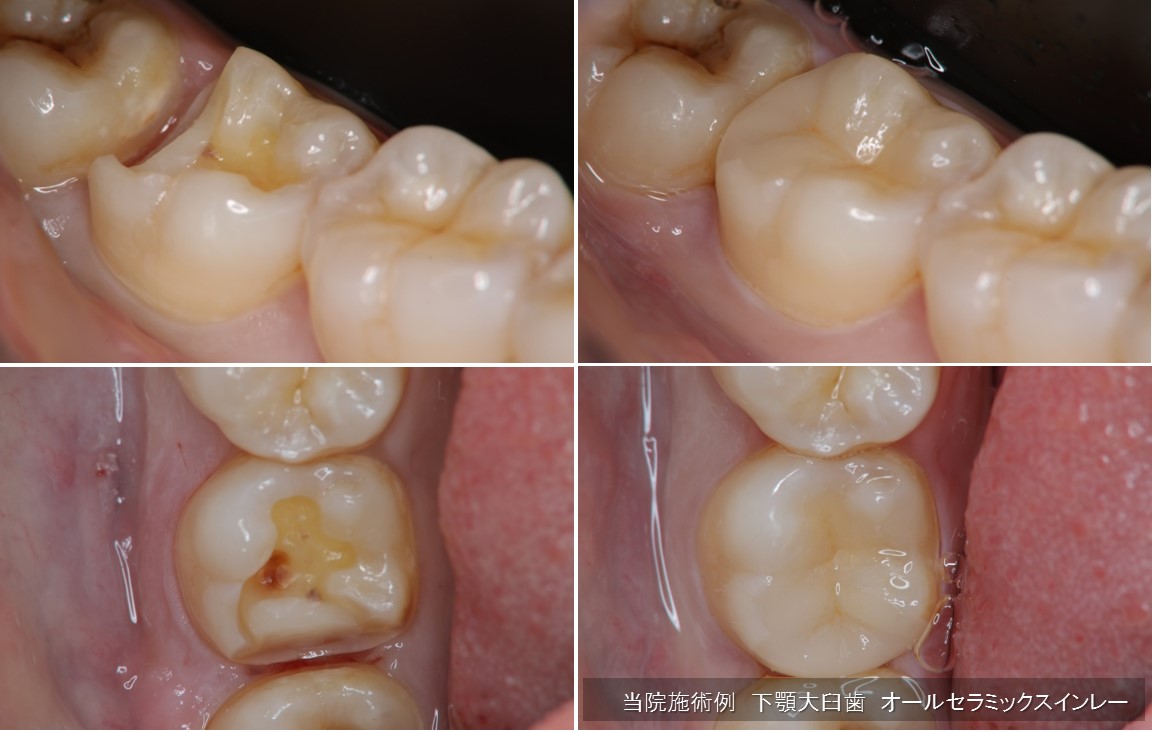
本動画は、銀歯(メタルインレー)が外れて来院された患者様の症例です。
こんなとき、「じゃあ、もう一度やり直しましょう!」といって、歯を削り、型をとってやりなおすことはありませんか? そしてしばらくするとまた外れてしまう・・・こんなことありませんか?しばらくすると痛みがでてきて「神経を取る治療を説明された」。こんなことありませんか?
・外れてしまった原因は何でしょう?
・なぜまた外れるのでしょう?
・治したのに、なぜ痛くなるのでしょう?
・なぜ何度も何度も治療が必要なのでしょう?
・なぜ根管治療が必要となってしまうのでしょう?
本動画は、こんな質問にお応えできる内容となっています。
ぜひご覧いただき、ご参考にしていただければ幸いです。
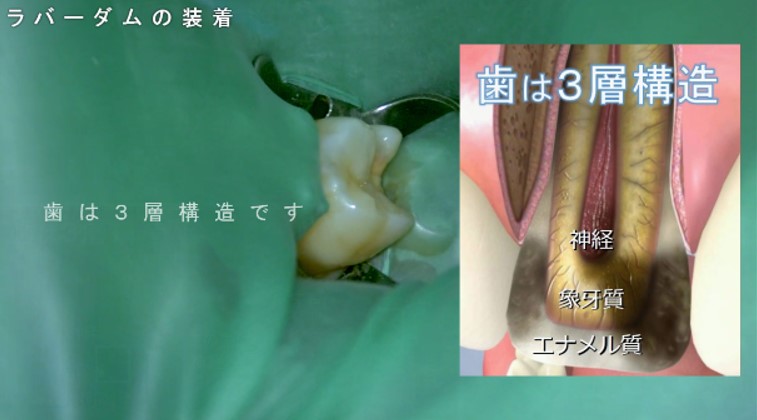
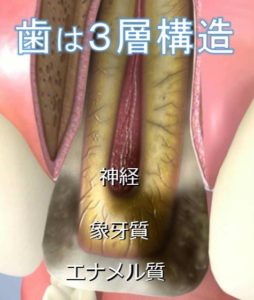
歯は、3層構造です。
表面からエナメル質、象牙質、神経となっています。
エナメル質は身体の中で最も硬い部分です。
硬さを10だんかいで示す指標「モース硬度」で表すと、ダイヤモンドが10、ルビーやサファイヤが9、エメラルドが8、そして硬度7がヒトのエナメル質となります。鉄は硬度4ですから、エナメル質は鉄以上の硬さです。
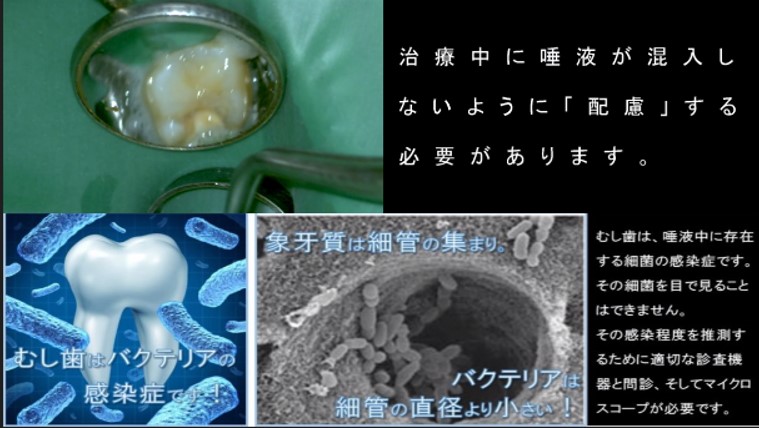
そのエナメル質を溶かすむし歯は「唾液中に存在する細菌の感染症」です。
歯の表面に細菌が感染し、歯を溶かしながら中へ中へと感染を拡げる病気がむし歯です。
むし歯治療の成否・目的は、この「細菌感染を取り除くこと」となります。
取り残しては治りません。感染を取り除くために「徹底的に感染部分を削り取る」が必要です。
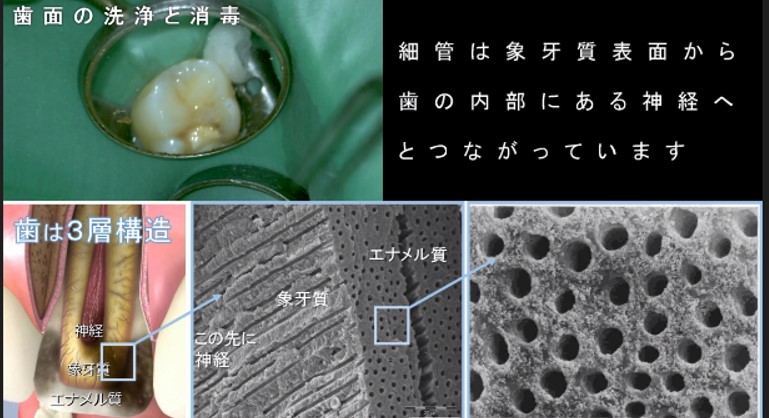
そのエナメル質と比較して、2層目の象牙質は軟らかく繊細な構造です。
象牙質は、細い管が無数に集まった構造です。
細い管は表面から歯の内部神経方向に向かって走っています。
象牙質の細い管はの直径は、むし歯菌(細菌・バクテリア)の大きさよりも大きく、容易に細管内部へ細菌は侵入可能な大きさです。
歯が健康であれば、細菌は簡単には象牙質の細管内に侵入し、神経に至ることはありませんが、ひとたび感染により炎症を起こすと、細菌は象牙質の細管に沿って、歯の内部深くへと侵攻していきます。
 そのため、当院では、神経に近い・深いむし歯治療や根管治療の際、治療している最中に唾液が患歯に接触・混入しないように、ラバーダムを装着して治療に臨みます。
そのため、当院では、神経に近い・深いむし歯治療や根管治療の際、治療している最中に唾液が患歯に接触・混入しないように、ラバーダムを装着して治療に臨みます。
治療中の唾液の混入は、治癒を阻害するばかりでなく、再感染の機会を与えかねません。目に見えない細菌の感染症であるむし歯治療にとって、この無菌的配慮が非常に大切な治療ステップとなります。
本症例の覆髄材を取り除いたあとの画像です。
茶褐色に変色した部分はむし歯です。
覆髄材とは、「神経を保護する薬剤」のことを云います。以前の治療にて「覆髄材」が使用されているということは、「神経に近いむし歯」であったこと認識が前医にあったことを裏付けます。
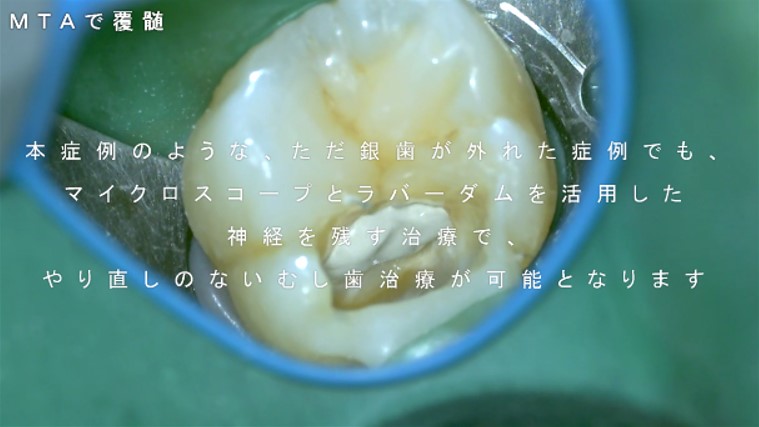
しかし、その治療の際、「ラバーダム」「マイクロスコープ」が使用されることはなかったようです。残念でなりません。
日本の歯科医院におけるマイクロスコープの普及率は数パーセントといわれています。
導入を困難にしている理由として
・ マイクロスコープが高価であること
・ マイクロスコープの使用にはトレーニングが必要であること
・ マイクロスコープによる治療には「十分な治療時間」が必要となること
この他にも多くの障壁があるようです。
※ 詳しくは以下のリンクをご参照ください。
https://miyazaki-dentalclinic.com/24712
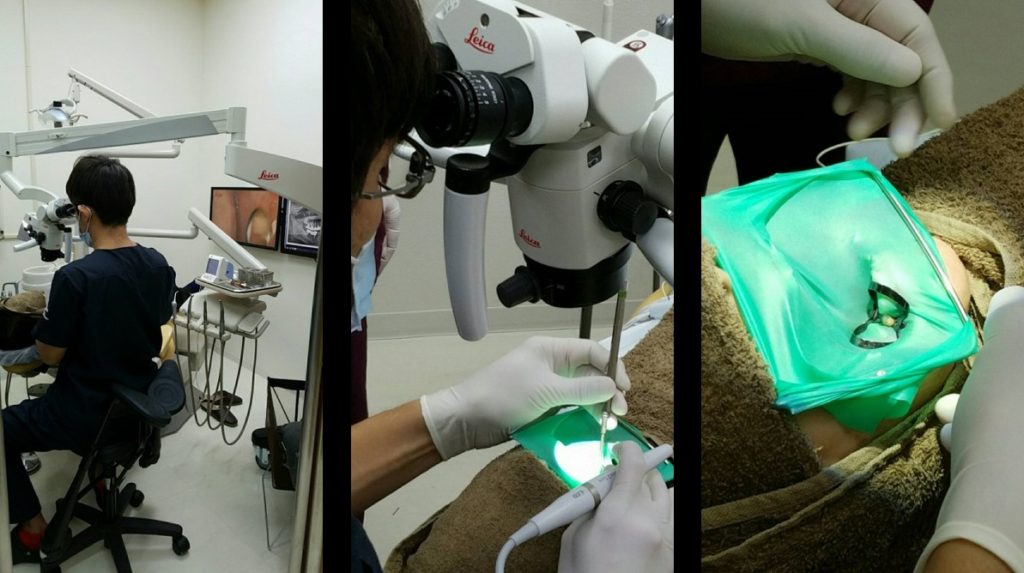
当院では現在マイクロスコープを2機用意し、日々の臨床に取り組んでいます。
近々3機目を導入予定です。すべての治療の場面でマイクロスコープが活用できる治療環境を整えていく予定です。

上画像は、マイクロスコープで診ながら、むし歯を取り除いている様子です。その様子は、上動画をご参照ください。
「むし歯が神経に近かったから、ギリギリまで削っておいたよ」
「少ししみるかもしれないね」
「これで痛むようであれば、歯の神経を取りましょうね(=根管治療)」
神経に近い深いむし歯治療で、こんな説明を受けたことはありませんか?
また、「レントゲンで診て深いむし歯だから、根管治療が必要です。」「歯の神経にむし歯が達している(露髄)から根管治療が必要です」と説明されたことはありませんか?
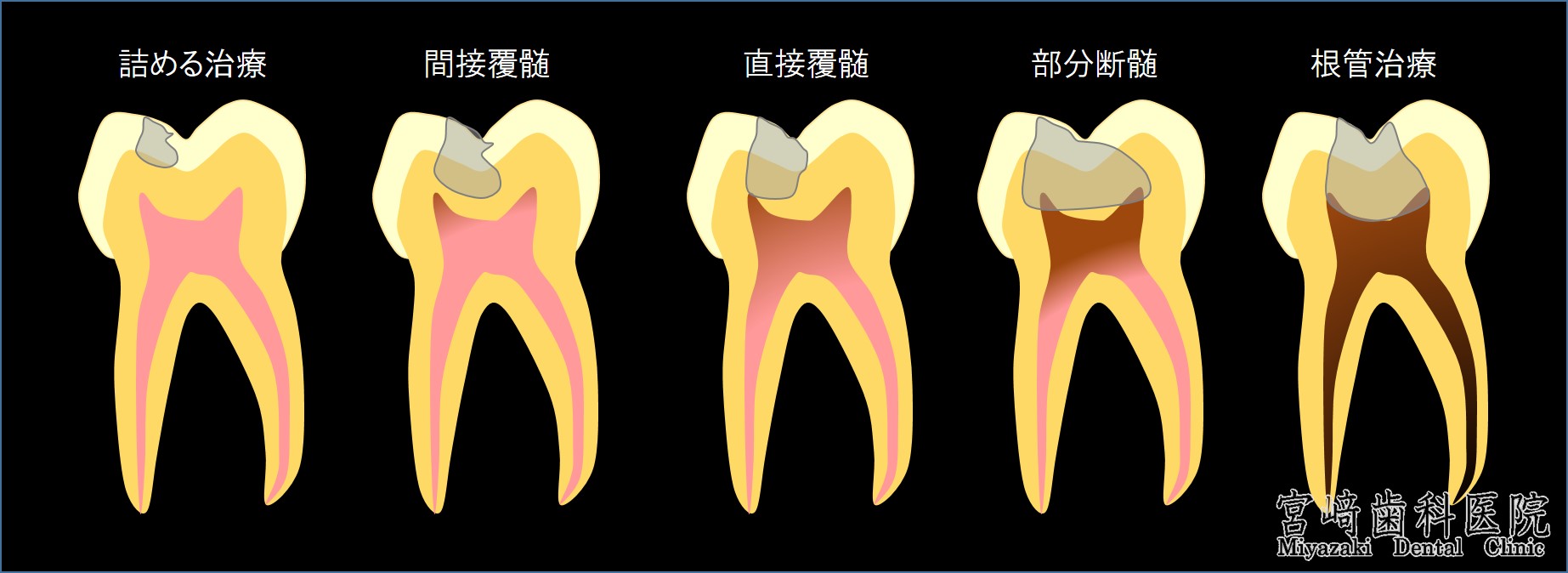
たしかに、マイクロスコープが無い治療環境では、以下の2つの点を診査することができないため、「神経に深いむし歯治療」では「根管治療」と診断することは、その後に痛みが少ない・やり直し治療の少ない安全な治療法といえるでしょう。
・ むし歯の精査、感染の程度
・ 歯の神経の病状、炎症度合い、その生死(歯髄壊死している否か)
当院ではこの2点をマイクロスコープで精査した上で、神経を残せるか否か?根管治療は必要か否か?を診断します。
細菌の感染が取り除ければ、たとえむし歯が深くても、たとえ歯の歯頚の一部を削り取っても、たとえ露髄した症例であっても、「しみる、痛む、違和感」といった症状は残りません。治ります。
このような症状が残っているのは、
・むし歯を取り残している
・覆髄材が緊密に接着していない
この2つが原因です。
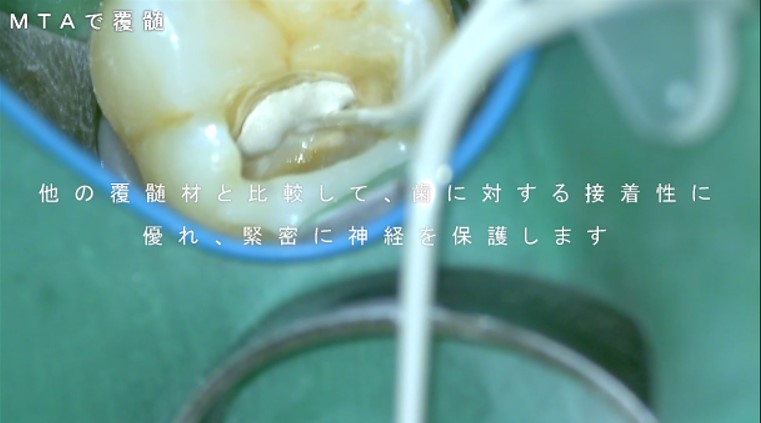
そのため、当院では覆髄材にMTAを使用します。
MTAは高アルカリ性で抗菌作用を有する優れた覆髄材です。
しかし他の覆髄材と比較して大きなアドバンテージは、湿潤下での「接着性」といえるでしょう。
これまで使用されてきた覆髄材も決して悪くはありませんが、それらと比較して、歯質に対する接着性がMTAでは優れています。
口内は唾液や呼気吸気などにより湿った環境(湿潤)です。
このような状況下で、ラバーダムを装着せずに、如何なる覆髄材を用いても(3mixやドックベストセメントなど)、歯の神経を緊密に保護することは難しく、その覆髄材を保護するコンポジットレジン樹脂も完全硬化しません。水分の在る環境下ではコンポジットレジンは完全硬化しないのです。
接着しない、完全硬化しない材質を用いて、歯の神経を保護しても、唾液中に存在する細菌にとっては、すき間だらけです。また感染し、むし歯は再発します。
多くの症例を拝見しておりますが、その失敗の理由は、「3mixだから悪い、ドックベストセメントだから悪い」という訳ではなく、「ラバーダムをしていない」ことが大きな原因といえるでしょう。ラバーダムのない治療環境では、覆髄材やコンポジットレジンは十分に固まらないのです。
むし歯を取り残しているのは論外ではありますが、1cmにも満たない歯の内部のむし歯を「肉眼」で治療するには、最初から限界があります。すべての医療機関において、今後の治療環境の整備とマイクロスコープのトレーニングが望まれます。
むし歯治療の成否のポイントは2つです。
・むし歯を取り残さないこと
・その後は感染させないように隙間ののない精密な人工歯をかぶせること
これにはマイクロスコープとラバーダム、そして精密な補綴治療が必要不可欠です。