インプラント治療の際には、宮崎歯科医院にてCT撮影し、術前シュミレーションを行います。
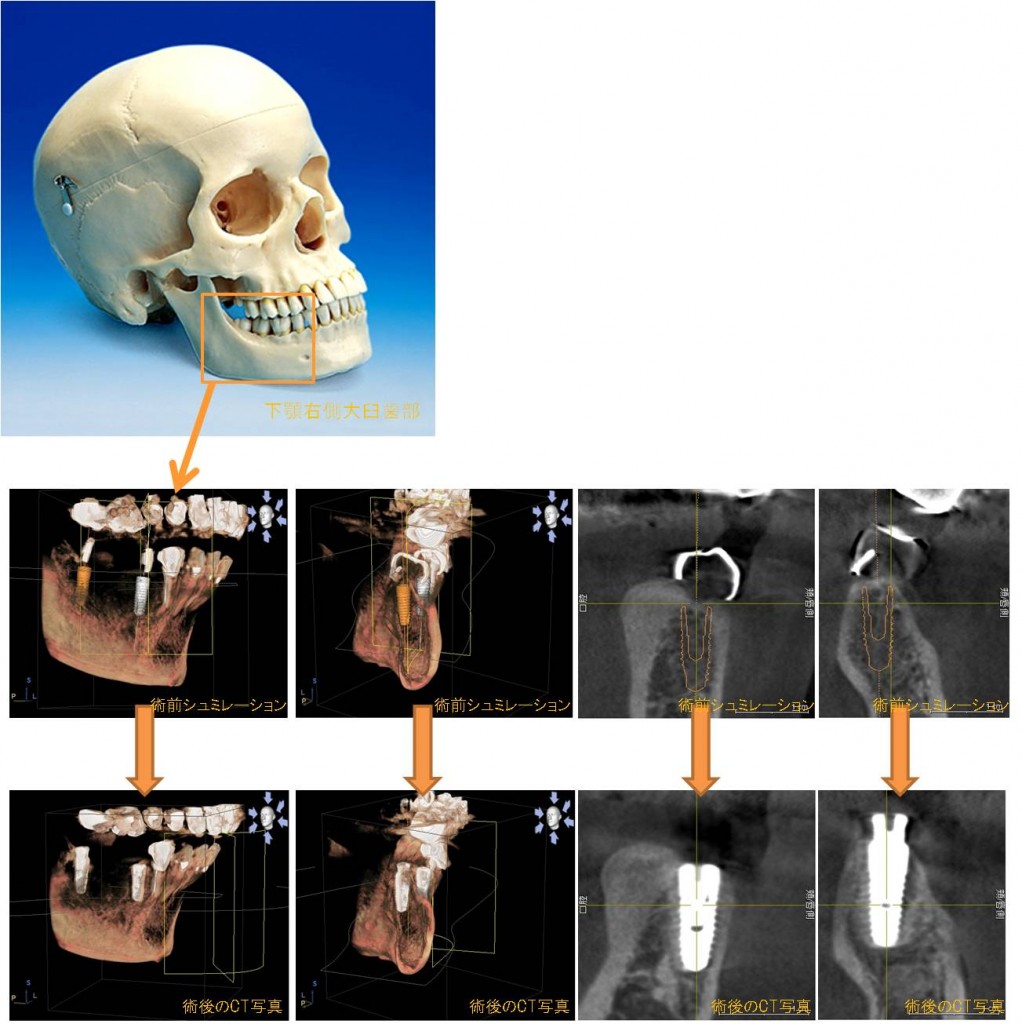
このたびの症例は、右下臼歯部へのインプラント治療です。
前述の頭蓋写真を参照いただくと、CTの写真の概要がわかりやすくなることと思います。
CT画像上段が、シュミレーション画像。
下段が、術後に撮影したCT画像です。
ほぼシュミレーション通りに手術が完了しております。
CT診査により、インプラントを安心確実に行うことが可能です。
また、以下は術前術後の口腔内写真です。
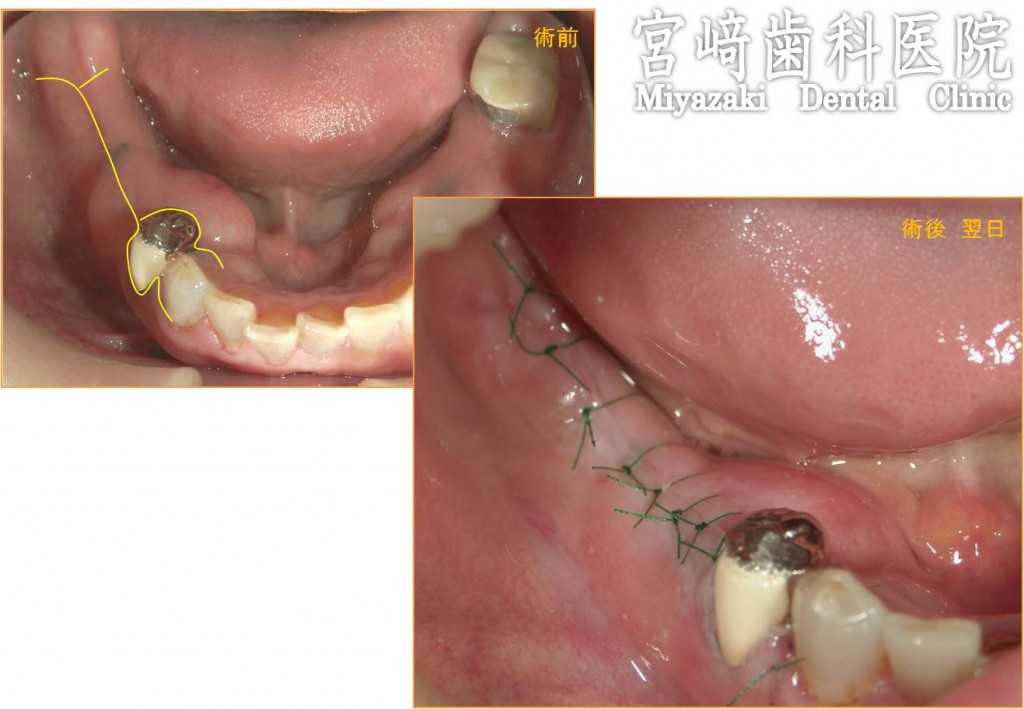
黄色の線が術前の切開線。
術後の写真は翌日のもの。
緑の糸は縫合糸です。
翌日には切開した部位もほぼ元通りになっており、腫れや痛みもありませんでした。
インプラント治療は最初怖いものと感じるかもしれません。
本症例のKさんも同様でした。
沢山のお話と ご相談、カウンセリングにより一歩を踏み出されたKさん。
今後も頑張っていきましょう!
インプラント治療について(保険外治療・自費治療)
治療内容
人工の歯の根をあごの骨に埋め込み、それを土台として人工の歯を作製します。
入れ歯やブリッジ治療とは違い、固定源があごの骨なので、咬合力が強く、他の歯に影響なく、欠損部分に人工歯を補綴することが可能です。
標準費用(自費・税別)
45万円(1本あたり)
インプラント治療は保険が適用とならないため注意が必要です。
治療期間・回数
インプラントの治療期間は、およそ数ヶ月~半年以上(手術内容・方法による)です。治療内容は、下記の①~⑤のような流れとなっています。
①カウンセリング~治療の検査・計画
②1次手術
③2次手術
④人工の歯を作製・装着
⑤定期検診(半年に1回程度)
インプラント治療では、2回の外科手術を行います。
1次手術でインプラントの埋入を行い、2次手術で土台を設置します。この土台は、アバットメントといわれ人工の歯を装着するために必要なものです。
1次手術と2次手術の間には、埋入したインプラントと骨の結合を確認するため、約3~6ヶ月間の治療期間があります。
口腔内の状況や治療内容により異なります。
メリット
歯を欠損された患者様がインプラント治療を行うことで、再びしっかりと強く咬め、美味しく食事を楽しめるようになります。隣の歯を削る必要もなく、ブリッジや入れ歯と比較して安定性に優れています。発音がしやすくなったり、セラミック歯で見栄えよく仕上げることができるので、笑顔に自信が持てるようになったりまします。
副作用やリスク
治療には手術を伴います。重度の歯周病がある場合脱離のリスクが高くなります。体質等によりインプラントと骨の定着が困難な場合があります。骨の状態により増骨等の処置が別途必要になります。全身疾患の持病がある場合は主治医にご相談ください。
また、埋入後に口腔内の衛生管理を怠ると、インプラント周囲炎に罹り、健康な天然歯が歯周病で抜けるのと同じように抜け落ちてしまう可能性があります。
インプラント治療のリスク
インプラント治療における主なリスクは下記の3つです。
①血管損傷
②神経麻痺
③手術後の腫れ・痛み
血管損傷・神経麻痺は、血管や神経が「ドリル」や「インプラント自体」によって損傷することで起こるリスクです。インプラント手術の検査~計画を入念に行うことでトラブルを回避できます。起こった場合は、回復に数日~数週間の時間が必要です。
また、個人差がありますが手術後の腫れや痛みを伴うリスクもあります。こちらは、時間経過と共に治まっていきますが、痛みが酷い場合は「痛み止め」の服用が可能です。
※メリット・副作用・リスクには個人差があります。
インプラント治療と、他の治療との違い
「入れ歯」や「ブリッジ」は天然の歯を治療しているのに対して、「インプラント」は人工物を埋入することから、治療内容が大きく異なります。
また、「差し歯」との違いは「歯根は残っているか・いないか?」という違いです。
歯根が残る差し歯では、治療時間や治療費が短め・安めというメリットの反面、変色や歯根の割れの可能性といったデメリットがあります。

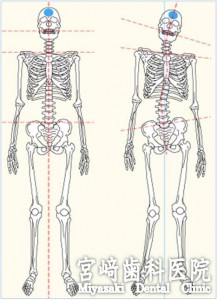
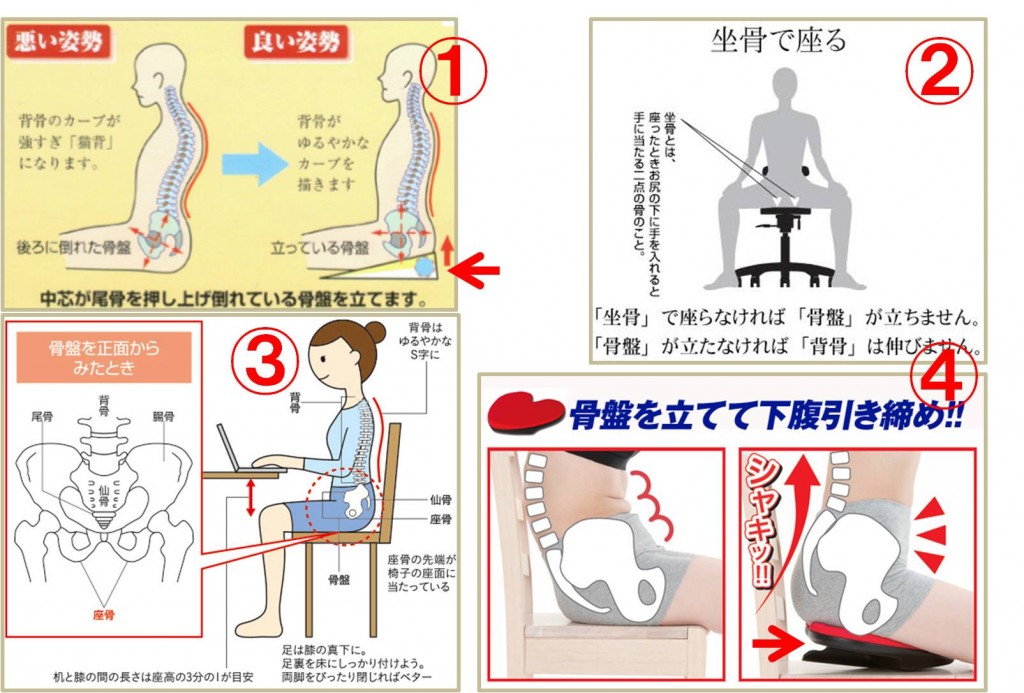 「姿勢」と「かみあわせ」は密接な関連があります。
「姿勢」と「かみあわせ」は密接な関連があります。


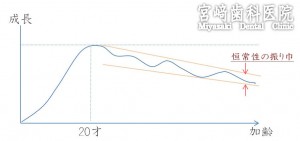
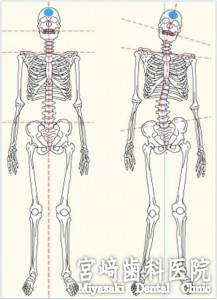 歯科医療の基本は、
歯科医療の基本は、
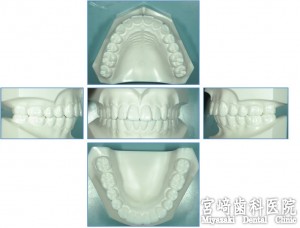

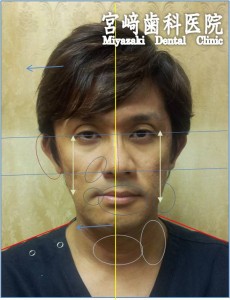
 綿密なる治療計画は、歯科治療の短縮
綿密なる治療計画は、歯科治療の短縮




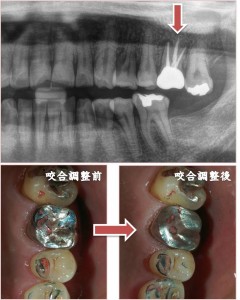
 歯は、云わば「包丁」であり
歯は、云わば「包丁」であり 現在、私は肩の不調で通院しています。
現在、私は肩の不調で通院しています。