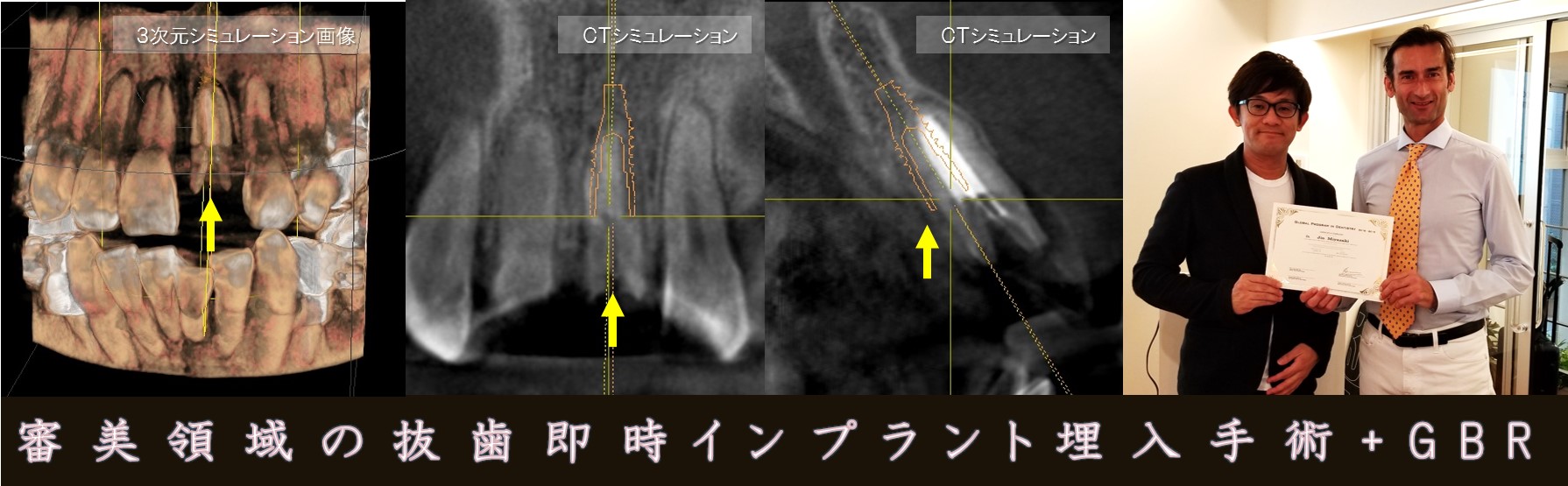
審美領域で重要な「上顎前歯部インプラント治療」。
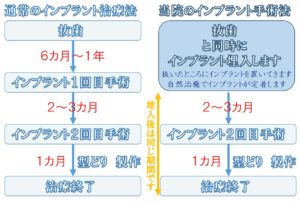
本症例は、抜歯と同時にインプラントを埋入する「抜歯即時インプラント手術」。
インプラント手術を「手術時期」で分類すると以下の3つとなります。
① 抜歯と同時にインプラントを埋入する
② 抜歯後2カ月ほど治癒を待ち、インプラントを埋入する
③ 抜歯後、傷がすっかり治ってからインプラントを埋入する
 抜歯する際は、その周囲の「骨」や「粘膜」に問題があることがしばしばです。
抜歯する際は、その周囲の「骨」や「粘膜」に問題があることがしばしばです。
失ってしまった骨を回復させる手術をGBRといいます。
上顎前歯部は「顔貌の審美性」に多大なる影響を及ぼします。そのため、インプラント治療では、特に「歯肉」と「骨」の自然な形態に回復させる配慮が不可欠です。
本症例では、抜歯と同時にインプラントを埋入すると同時に、骨を回復するGBRを行いました。
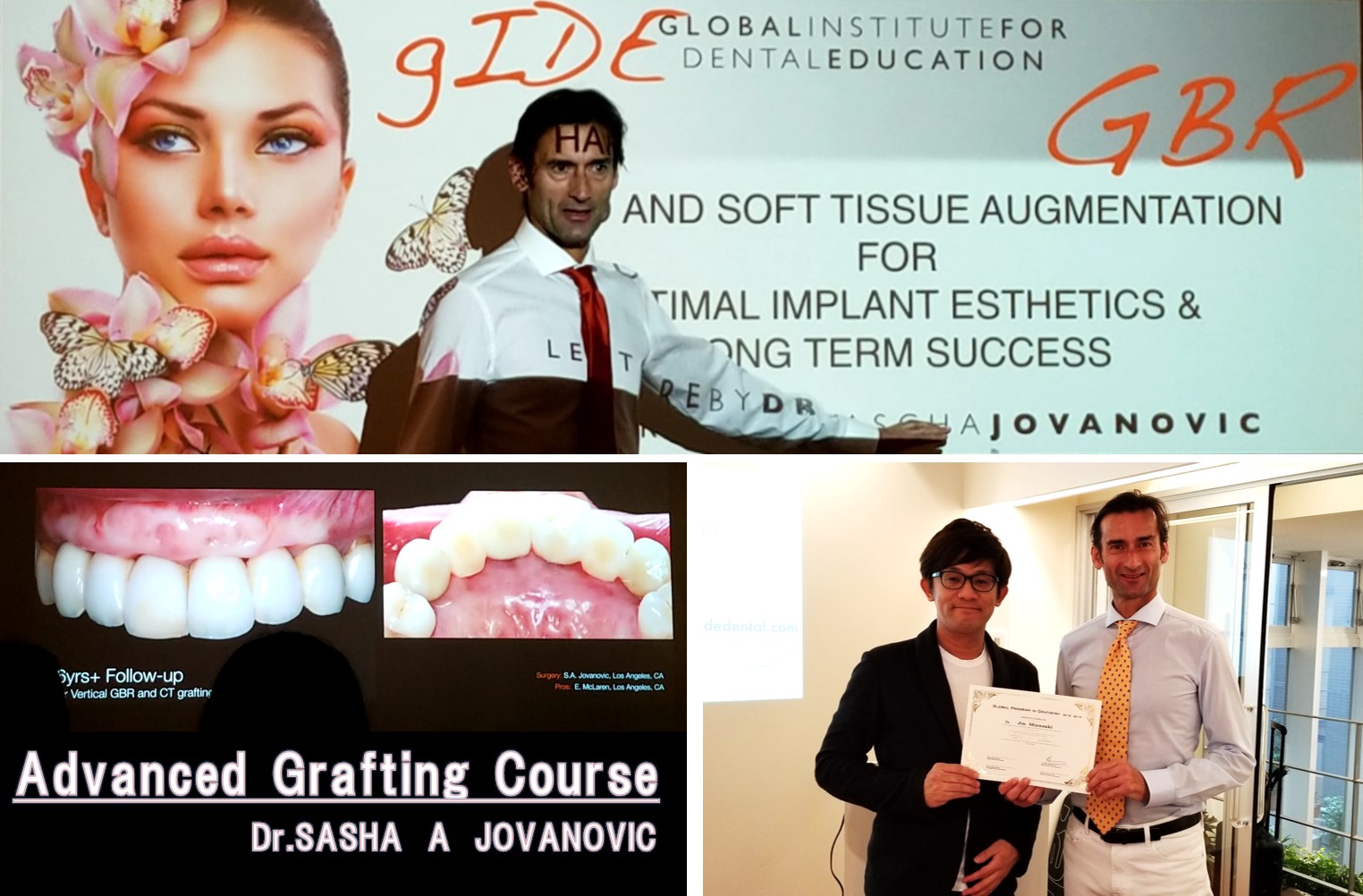
先日その世界的第一人者であるDr.Sascha A.Jovsnovic の「インプラント治療における審美的マネージメント、骨·軟組織の再建」のセミナーを受講したばかり。患者様にしっかりと還元することができました。
やり直しのない歯科治療、一生に一度の歯科治療を目指し、日々精進です。