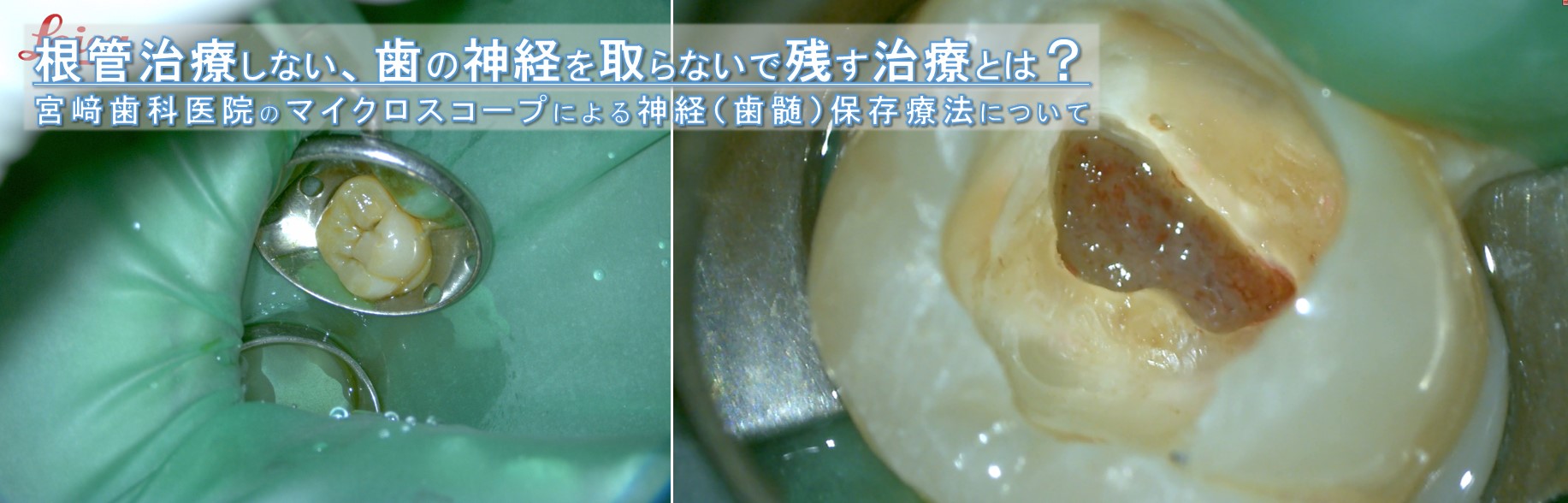
「神経を残す治療ってどんな治療だろう?」
「マイクロスコープの治療ってどんな治療だろう?」
「ラバーダムってなに?本当に必要なの?」
こんなご心配を抱えて来院される患者さまが多くいらっしゃいます。
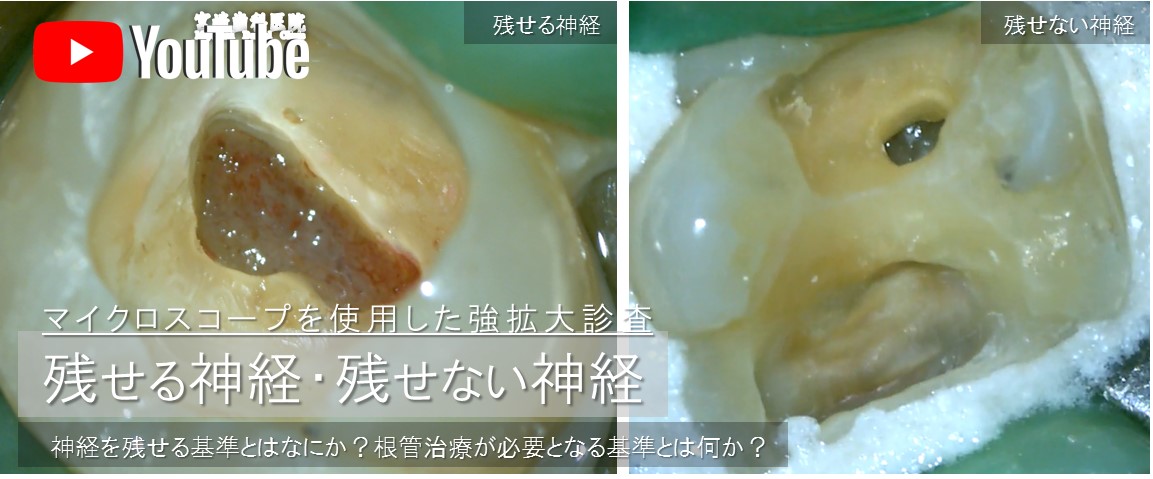
上下動画は、当院での歯の神経を残す治療の実際の様子です。
編集することなくすべてを供覧しております。ぜひご参考ください。
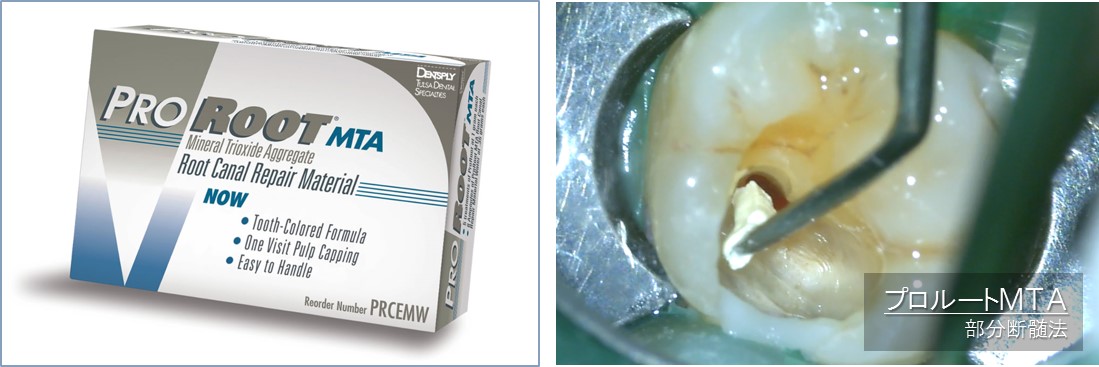
むし歯が深く進行していたとしても、露髄(むし歯が神経に到達し、神経が露出)したとしても、歯の神経を残せる可能性があります。
 歯の神経を「歯髄」といいます。むし歯が深く進行し、歯髄にまで到達する(=露髄)と、歯髄を取り去る治療をします。これを「根管治療」といいます(根管とは、歯髄の存在するスペースのことを云います)。根管治療は、「歯内療法」「根っこの治療」「神経の治療」と呼ばれています。
歯の神経を「歯髄」といいます。むし歯が深く進行し、歯髄にまで到達する(=露髄)と、歯髄を取り去る治療をします。これを「根管治療」といいます(根管とは、歯髄の存在するスペースのことを云います)。根管治療は、「歯内療法」「根っこの治療」「神経の治療」と呼ばれています。
むし歯が歯髄にまで到達したら、必ず「根管治療」をしなければならないのでしょうか?結論は、Noです。必ず根管治療しなくてはならないわけではありません。
 そこには、以下の3つの条件が必要です。
そこには、以下の3つの条件が必要です。
① 歯髄への細菌感染の有無
② 歯髄のバイタリティー
③ マイクロリーケージの有無
以下ご説明いたします。

① 歯髄への細菌感染の有無について
むし歯は唾液中に存在する細菌の感染症です。(根拠となる論文はこちらをご参照ください)
歯の表層から細菌は感染し、深部へ進行します。その感染の過程で、炎症が生じ、痛みを感じるようになります。
むし歯の判定基準、どこまで削れば良いのか?その基準は?⇒クリック
 感染→歯髄の炎症→歯髄壊死というステップで徐々に進行するのがむし歯です。
感染→歯髄の炎症→歯髄壊死というステップで徐々に進行するのがむし歯です。
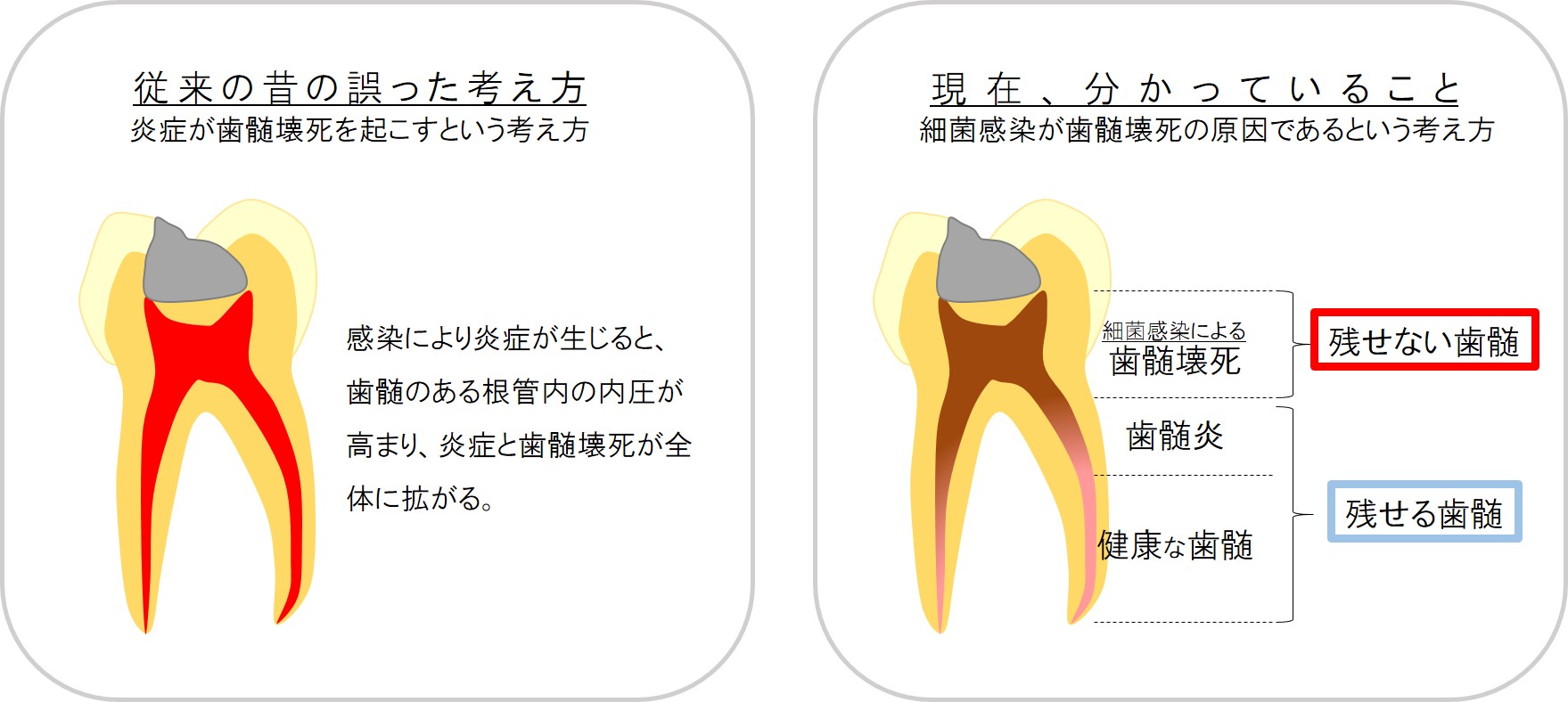
「露髄=感染=歯髄壊死=根管治療」ではありません。この考え方は古い考え方であり、世界のスタンダードではありません。
感染が深く進行し、歯髄が壊死してしまった場合は根管治療が必要です。しかし、歯髄が炎症過程にあり、生きているのであれば、たとえ歯髄に至るむし歯であっても、感染を除去すれば治癒します。つまり根管治療は必要ありません。
細菌感染の有無は、目で診ることができません。むし歯を染め出す染色液でも不確実といえます。当院では、むし歯を染め出す染色液(齲蝕検知液)とむし歯の硬さを基準に、マイクロスコープで精査しながらむし歯を判定・削り取ります。
そのため、歯髄を直接診る(視診)することで、その判定をします。
そのためには、「マイクロスコープ」が必要です。
② 歯髄のバイタリティー
感染していたとしても、歯髄の生命力が強ければ、その感染に対抗できます。若年者や歯根の未完成の歯はその生命力が高く、多少露髄しても感染していないことが多々認められるため、余命を考慮しても、歯髄の保存に努める必要があります。
③ マイクロリーケージの有無
 マイクロリーケージとは、微少漏洩 Micro Leakageのこと。歯科における微少漏洩とは、不適切な補綴物(インレーやクラウンなどのつめもの、かぶせもの)による隙間、材料の接着性の不足などによる隙間を通して、細菌が進入してしまうことを意味します。
マイクロリーケージとは、微少漏洩 Micro Leakageのこと。歯科における微少漏洩とは、不適切な補綴物(インレーやクラウンなどのつめもの、かぶせもの)による隙間、材料の接着性の不足などによる隙間を通して、細菌が進入してしまうことを意味します。
むし歯は唾液中に存在する細菌の感染症です。
隙間が認められるようなインレーやクラウン、化学的に変質する銀合金材料では、その隙間より再感染し、治療の長期的な予後に不安が残ります。
当院では神経(歯髄)を残す治療後には、化学的にも物理的にも安定した優れた材質を有する「オールセラミックス」による修復治療を強くおススメいたします。その際は、マイクロスコープを用いて精密な治療を行います。
 当院でおこなった「神経を残す治療」の症例を日々報告させていただいております。
当院でおこなった「神経を残す治療」の症例を日々報告させていただいております。
「自分の場合、神経は残せるのだろうか?」「痛みがあるけど、大丈夫かしら…?」ご心配が尽きないでしょう。
お困りの際は当院までご相談ください。また、当院のブログをご参照頂けると安心できるかもしれません。ぜひご参考ください。
むし歯の進行程度により、歯髄を残す方法は異なります
むし歯は唾液中に存在する細菌の感染症です
(1965年に発表されたKakehashiらの研究は、このことを端的に説明しています)

(むし歯は徐々に進行します、すぐに神経は死にません。むし歯の進行についてはこちらをご参照ください)
歯の神経を「歯髄」といいます。歯髄のあるスペースを根管といいます。
そのため、神経の治療を、一般的に「根っこの治療」「根管治療」「神経の治療」呼びます。
細菌が感染した歯は、起炎物質により「歯髄炎」が生じます。
「ズキズキと痛い」
「ジーンと、ジワーっと痛む」がその症状です。
その後、細菌が歯髄へ侵入すると、部分的に歯髄が壊死し、それが根尖方向へ(歯内部深く、歯根の先端の方へ)と進行していくのです。
「噛むと痛い」
「食事をすると痛い」がその症状です。
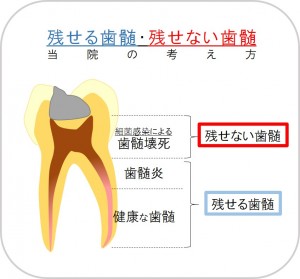
歯の上部から(右図参照)、
① 細菌感染により歯髄壊死した部位
② まだ感染していないが、炎症が生じている部位
③ いまだ感染の影響を受けていない健康な歯髄
露髄したら根管治療(抜髄=神経を取り去ること)と診断される歯科医院が一般的ではないでしょうか?それは上左図の従来の昔からある考え方を根拠とする診断です。
当院では、そのような考え方ではなく、「感染により、歯髄が壊死しているか否か」で歯髄を残せるか否か、根管治療すべきか否かを決めています。
細菌感染している部位は、歯髄壊死が起こります。歯髄壊死した部位は取り除かなければなりません。(①は取り除きます)
この歯髄壊死の範囲に応じて、間接覆髄、直接覆髄、部分断髄、根管治療という治療法を適宜選択するのです。(②、③は神経を残します、取りません)つまり、当院では、むし歯が深いからといって、すぐに根管治療?という診断にはならないということになります。
一般的に、「現在の進行度合いがどの程度なのか?」を判定するため、以下のような診査・問診を行います。
 ・ 自発痛の有無
・ 自発痛の有無
・ 咬合痛の有無
・ 打診痛の有無
・ 冷温水痛の有無
・ レントゲン写真の読影診査
・根尖透過像の有無
これらの診査基準は一般的に使用されています。
しかし、その症状と病態、つまり感染程度・有無を的確に判断できる基準ではないことが論文で分かっています。そのため、ひとつの「指標」としては使用できますが、それをもって「神経が残せる、残せない」を判断することは正しいとは言えまないのが現状です。
ではどのようにして「歯髄を残せるのか否か?根管治療が必要なのか否か?」を
判定するのでしょうか?
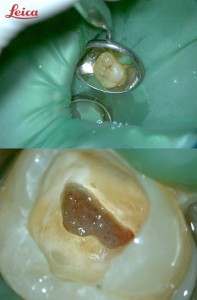 ここに「マイクロスコープを用いた強拡大視野下での、歯髄の視診」が有効なのです。
ここに「マイクロスコープを用いた強拡大視野下での、歯髄の視診」が有効なのです。
歯髄(神経)に至るむし歯(=露髄)は良くないものであり、「神経に至るむし歯=抜髄」(抜髄とは根管治療、神経の治療のこと)というのが一般的な歯医者さんの診断でしょう。
確かに、露髄することは、感染のリスクが増え、歯髄を保存できるかは”歯科医師の技術に左右される”側面があります。
当院では、「露髄することは、歯髄を直接マイクロスコープで見ることのできる大きなメリットである」と考えています。即、根管治療という診断とはなりません。
直接歯髄をマイクロスコープで観察し診査することで、歯髄を残せるか否かの判断することが可能となります。
当院では、ラバーダムを装着、マイクロスコープ強拡大視野下において、MTAを使用したうえで、神経を残す治療を行います。
―宮崎歯科医院について― 舩井(船井)幸雄先生の著書「退散せよ似非コンサルタント」(52頁の超プロの5条件で紹介される)や 私の知った良い歯科医師(歯医者)、信頼できる歯医者・名医として紹介され、インプラント&かみあわせ(顎関節症)治療で多くの患者さまを拝見する歯科医院です。関東 東京都内、内幸町、虎ノ門、新橋、霞ヶ関、神谷町、港区、千代田区だけでなく関東近県、全国から患者さまが来院されるため、ご来院の際はお電話・メールにてご予約いただけますようお願い致します。インプラント、かみあわせだけでなく、マイクロスコープ・CT撮影・ラバーダム防湿を駆使した歯の神経を残す取らない治療・最先端根管治療・ホワイトニング・審美歯科・メタルフリー・予防歯科・親知らずの抜歯・歯周病治療・一般むし歯治療など、痛くない麻酔、痛くない治療で行っております、安心してご通院頂けます。セカンドオピニオンやご相談、メール相談も多数頂いておりますのでお気軽にご相談ください。