
![]()
ご相談内容
地元の歯科で右下の一番奥の歯(第二臼歯?)の根管治療を1カ月ほどか月ほどしていましたが、状態が悪いので悪い根の箇所を抜歯して残りの根と隣の歯でブリッジにした方がよいと言われました。歯の上の方は虫歯によりほとんどなくなっています。この状態でも根管治療できますでしょうか?
![]()
はじめまして。宮崎歯科医院 宮崎と申します。
どうぞよろしくお願い致します。
詳細なるメールを頂きまして誠にありがとうございます。
回答させて頂きます。よろしくお願い致します。
実際に拝見させて頂いていないため、適切な回答とならない場合もございます。
あらかじめご理解頂いた上でお読みくださいます様お願い致します。
「この状態でも根管治療できますか?」とのご質問を頂きました。
ポイントは2つとなります。
① 「状態が悪いので」
② 「歯の上の方は虫歯によりほとんどなくなっています」
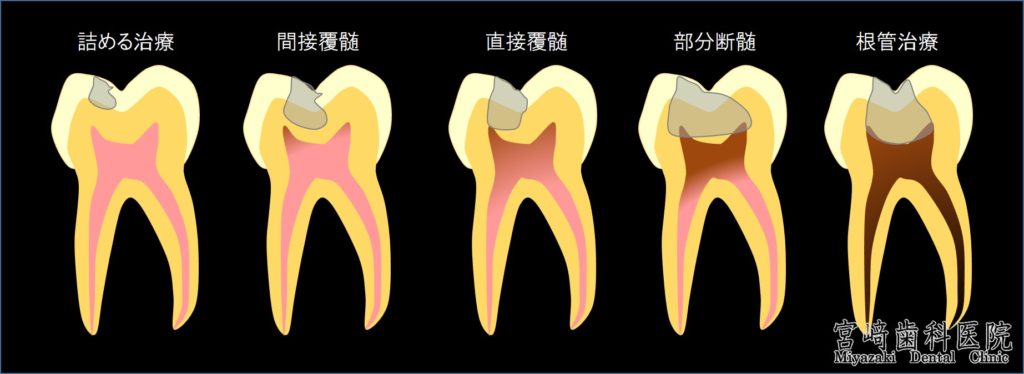
① 「状態が悪いので」とご説明を担当医の先生に頂いたとのことでしたが、具体的にはどのような状況でしょうか?たとえば、歯が折れている、歯根に穴があいている、ヒビが入っているなどの状況は抜歯を視野に入れる必要があります。
その「状態の悪さ」により、再根管治療の成否が分かれます。
現在の病態の進行度合いと根管治療の成功率を表にしてご説明した当院のサイトのリンクを添付致します。ご参照ください。
https://miyazaki-dentalclinic.com/13407
② 「歯の上の方がむし歯によりほとんどなくなってしまっている」ことの問題点は2つです。
1) ラバーダムができない場合がある。
ラバーダムについてはこちらをリンクをご参照ください。
https://miyazaki-dentalclinic.com/13872
「ラバーダム防湿ができないなら根管治療は禁忌である」という言葉あります。https://miyazaki-dentalclinic.com/13332
歯が大きく失われている場合は、ラバーダムの装着が困難となり、根管治療の成功率を低くします。
2) 根管治療ができたとしても、残っている歯が少なければ、その後、土台を差し込み人工歯を製作しても、力学的に耐えられない場合があります。
この2点おいて、むし歯により歯が大きくなくなっていると、抜歯を選択したほうが、その後のやり直し治療の可能性が少なくなります。
現在御担当頂いている先生はその点を含めて抜歯をご説明されたのかもしれません。
ただ、当院としては、実際に拝見してないため、はっきりとしたことが言えず、推測の域をでないため、明確な回答が出来ないことに心苦しいのが本音です。
回答は以上となります。
当院の受付スタッフに申し伝えておきます。ご相談、治療などのご希望の際は、当院までご連絡ください。03-3580-8110この回答が少しでもお力になれていれば幸いです。
よろしくお願い致します。宮崎
※初診の患者様へ(当院の初診の流れについて)
必ずご一読ください。
https://miyazaki-dentalclinic.com/22254
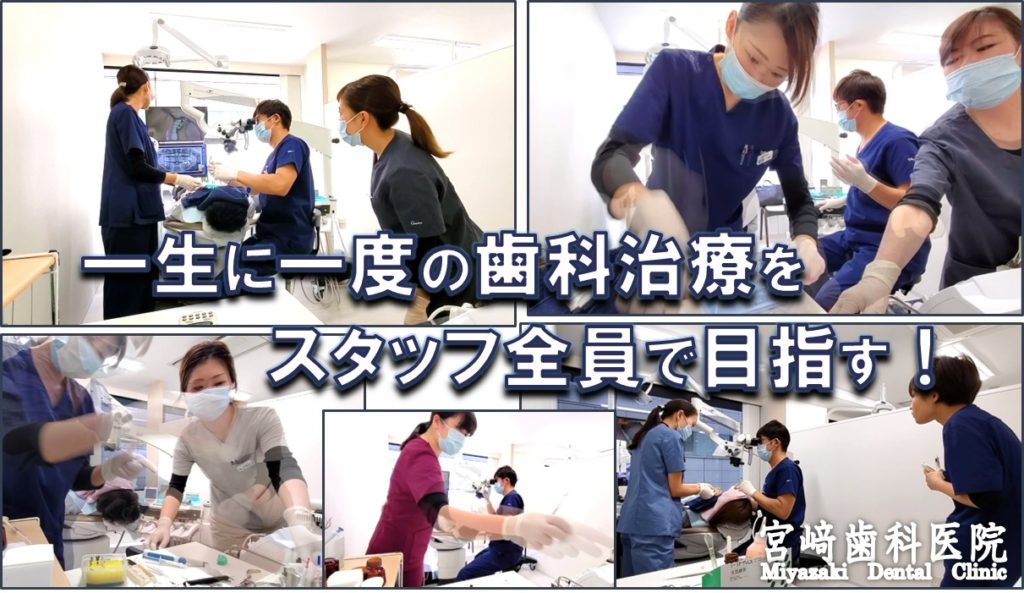
本動画は、当院で行ったインプラント手術の様子です。
その治療の様子、当院での準備の様子をご覧いただけます。
インプラント治療は怖い治療とお考えの方はぜひご覧ください。
当院の優しく明るい素敵なスタッフの「ホンワカした」ひとときもご覧いただけます。
ぜひ、ご覧頂き、ご参考になれば幸いです。
 本動画は、当院のyoutubeチャンネルに供覧させて頂いております。
本動画は、当院のyoutubeチャンネルに供覧させて頂いております。
インプラント治療に限らず、歯の神経を残す治療、マイクロスコープ根管治療などに関しても分かりやすく実際の症例を解説しております。そちらもぜひご覧ください!
そもそもではありますが、歯医者さんには来なくて済むように、一生懸命歯磨きして下さい!現在では家電量販店で「音波歯ブラシ」や「超音波歯ブラシ」など、歯医者要らずのアイテムが販売されています。ぜひご活用いただき、歯ではご苦労されないことをおすすめ致します。
また歯医者さんをご利用されるのであれば、3~6カ月の定期クリーニングでご利用下さい。それが一番楽しく歯医者を利用できる方法です。ぜひご活用ください。
しかし、それでもむし歯になってしまうこともあるでしょう。
その際は以下の手順に従って、「徹底的に」治療に臨んで下さい!
① 歯は「安易に」削ってはいけません。削るべきところを削り、健全な部分は削らない。そのためにはマイクロスコープが必要です。
② まずは歯の神経を残す治療をしましょう。
③ それでも残せない時は、まいマイクロスコープとラバーダムを活用した根管治療を適切に行います。
④ それでも残せない歯は歯根端切除術です。
⑤ それでも残せない歯は「当院の抜歯基準」をご参考いただき、抜歯するか否かを決定しましょう!
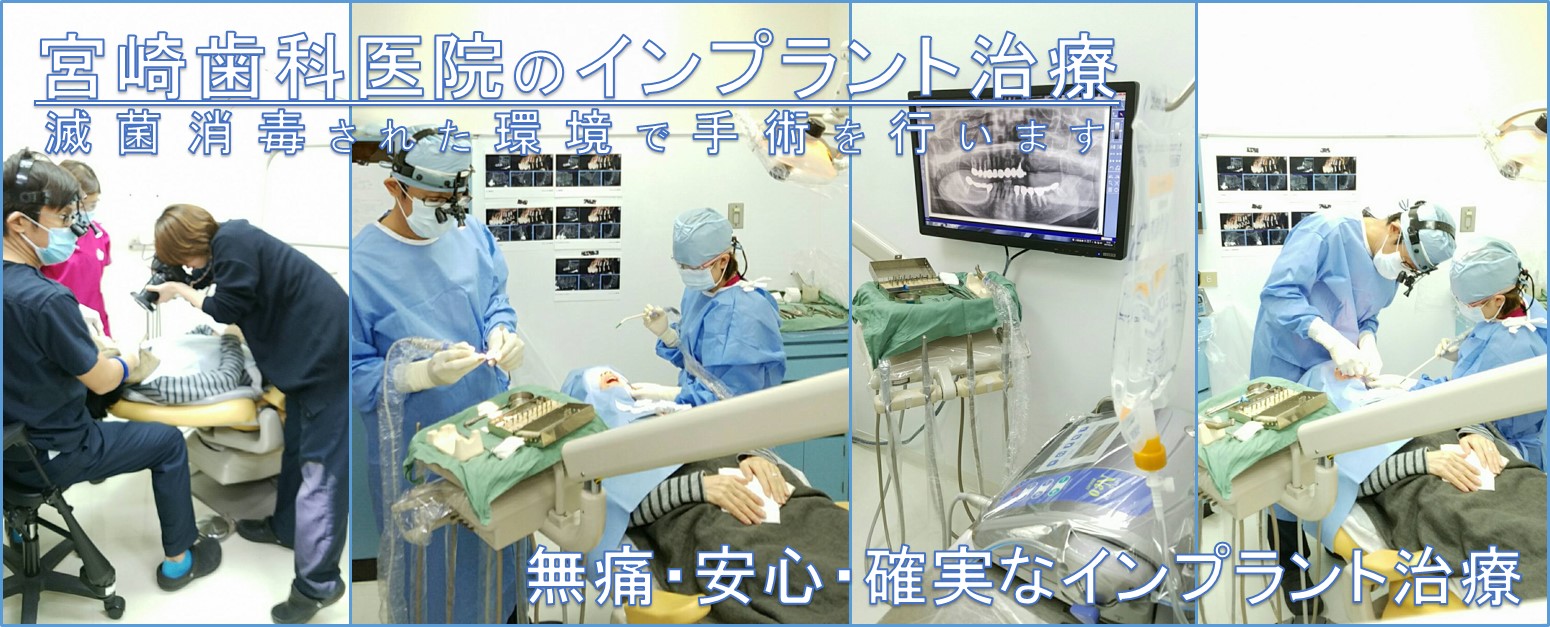
⑥ 抜歯するなら同時に、「抜歯即時インプラント手術」です。
⑦ 抜歯した歯を補う方法は3つです。
1)入れ歯
2)ブリッジ
3)インプラント
入れ歯は残っている歯に人工歯を引っ掛けて使用する治療法です。
ブリッジは残っている歯を削り、つなげる治療法です。
この2つは残っている歯に負担をかける治療法です。以前はこれしかありませんでしたが、現在では第2の永久歯 インプラント治療があります。
(真ん中から数えて4番目の第1小臼歯を失った際、その手前の犬歯とその後ろの第2大臼歯をつなげてブリッジをすることがあります。保険診療で認められるブリッジ治療です。当院ではこの3つをつなげる治療法をおすすめしておりません。これに限らず、前歯《真ん中から数えて3番目まで》と奥歯《その後ろ4つ》をつなげることは、全く働きの違う歯をつなげることとなります。必ずといっていい位、後にかみあわせの問題を引き起こす最悪の治療法であると当院では考えています。もし、前歯と奥歯をつなげるブリッジ治療が治療法として選択肢に上がるのであれば、今一度、一考した上で、ご選択・ご決断頂きたいと切に願っております。)
抜いた歯が再生し、残っている歯を助けてくれる、残っている歯を削らずに・ひっかけることもしない「やさしい治療法=インプラント治療」です。
本動画では、「抜歯即時インプラント手術」の実際の様子です。
お悩みの方はぜひご参考ください。

インプラント治療について(保険外治療・自費治療)
治療内容
人工の歯の根をあごの骨に埋め込み、それを土台として人工の歯を作製します。
入れ歯やブリッジ治療とは違い、固定源があごの骨なので、咬合力が強く、他の歯に影響なく、欠損部分に人工歯を補綴することが可能です。
標準費用(自費・税別)
45万円(1本あたり)
インプラント治療は保険が適用とならないため注意が必要です。
治療期間・回数
インプラントの治療期間は、およそ数ヶ月~半年以上(手術内容・方法による)です。治療内容は、下記の①~⑤のような流れとなっています。
①カウンセリング~治療の検査・計画
②1次手術
③2次手術
④人工の歯を作製・装着
⑤定期検診(半年に1回程度)
インプラント治療では、2回の外科手術を行います。
1次手術でインプラントの埋入を行い、2次手術で土台を設置します。この土台は、アバットメントといわれ人工の歯を装着するために必要なものです。
1次手術と2次手術の間には、埋入したインプラントと骨の結合を確認するため、約3~6ヶ月間の治療期間があります。
口腔内の状況や治療内容により異なります。
メリット
歯を欠損された患者様がインプラント治療を行うことで、再びしっかりと強く咬め、美味しく食事を楽しめるようになります。隣の歯を削る必要もなく、ブリッジや入れ歯と比較して安定性に優れています。発音がしやすくなったり、セラミック歯で見栄えよく仕上げることができるので、笑顔に自信が持てるようになったりまします。
副作用やリスク
治療には手術を伴います。重度の歯周病がある場合脱離のリスクが高くなります。体質等によりインプラントと骨の定着が困難な場合があります。骨の状態により増骨等の処置が別途必要になります。全身疾患の持病がある場合は主治医にご相談ください。
また、埋入後に口腔内の衛生管理を怠ると、インプラント周囲炎に罹り、健康な天然歯が歯周病で抜けるのと同じように抜け落ちてしまう可能性があります。
インプラント治療のリスク
インプラント治療における主なリスクは下記の3つです。
①血管損傷
②神経麻痺
③手術後の腫れ・痛み
血管損傷・神経麻痺は、血管や神経が「ドリル」や「インプラント自体」によって損傷することで起こるリスクです。インプラント手術の検査~計画を入念に行うことでトラブルを回避できます。起こった場合は、回復に数日~数週間の時間が必要です。
また、個人差がありますが手術後の腫れや痛みを伴うリスクもあります。こちらは、時間経過と共に治まっていきますが、痛みが酷い場合は「痛み止め」の服用が可能です。
※メリット・副作用・リスクには個人差があります。
インプラント治療と、他の治療との違い
「入れ歯」や「ブリッジ」は天然の歯を治療しているのに対して、「インプラント」は人工物を埋入することから、治療内容が大きく異なります。
また、「差し歯」との違いは「歯根は残っているか・いないか?」という違いです。
歯根が残る差し歯では、治療時間や治療費が短め・安めというメリットの反面、変色や歯根の割れの可能性といったデメリットがあります。
当院のyoutubeチャンネルの上動画に頂きました歯科医師の先生からのご質問に回答させて頂きました。
ご質問は、根管治療時に使用するニッケルチタンファイルの交換時期についてです。
以下にご質問と回答を供覧させて頂きます。ご参考いただければ幸いです。
![]()
三年目の同業者です。 ニッケルチタンファイルの交換時期などはどのように判断されてますか?
![]()
ニッケルチタンファイルの交換時期ですね。
釈迦に説法ではございますが、当院のニッケルチタンファイルの使用法についてご説明させて頂きます。ご参考いただければ幸いです。
世に出回っているニッケルチタンファイルは1回で交換、または数回で交換するとの触れ込みで販売されています。
しかし、当院では、ほとんど交換したことがありません。
※ 使用前、滅菌時などのねじれのチェックは必ず行い、ピッチが伸びている、曲がっているものは即廃棄しています。また使用中にトルクがかかった経緯のあるファイルも同様に廃棄します。
理由としては、あまり「劣化しない」からです。
 劣化する理由としては、ファイルの「無理なねじれ」かと思います。
劣化する理由としては、ファイルの「無理なねじれ」かと思います。
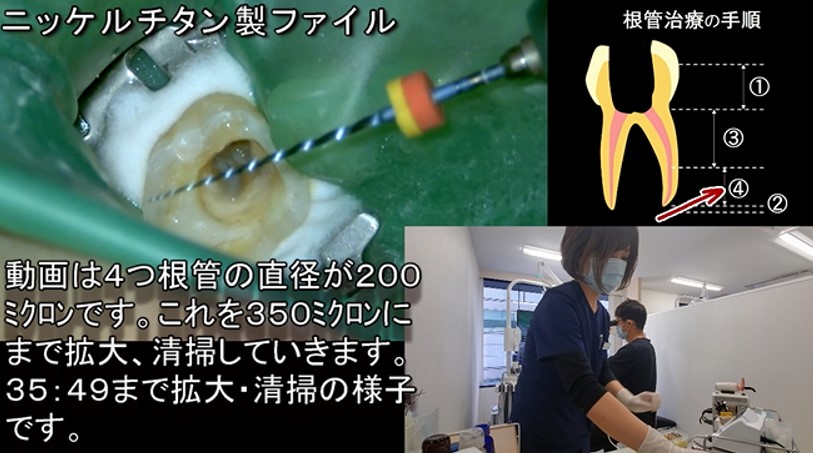
当院の根管治療の手順に、ニッケルチタンファイルの劣化予防があります。
ニッケルチタンファイルで形成する根管は、「根尖3分の1、根尖部のみ」としています。
ファイルがストレートで根尖にアプローチできるように、根管上部2/3をゲーツやKファイルで形成しています。
 そのため、無理な力がニッケルチタンファイルにかからないようです。 ニッケルチタンファイルを使用するモーターは、ニッケルチタンファイルが引っかかっている感覚、負担が掛かっている感覚が非常に分かりやすいモーターを使用しています。
そのため、無理な力がニッケルチタンファイルにかからないようです。 ニッケルチタンファイルを使用するモーターは、ニッケルチタンファイルが引っかかっている感覚、負担が掛かっている感覚が非常に分かりやすいモーターを使用しています。
折れたことは一度もありません。
また、折れたとしても、当院の根管治療中に「ニッケルチタンファイルを使用している時、タイミング」は、根尖の穿通が終了し、150ミクロンのファイルは穿通済み、また根管上部2/3の清掃も終了している時・タイミングです。
 ドックベストセメント治療後の当院での対処治療に関する動画をyoutubeチャンネルに配信させて頂きました。
ドックベストセメント治療後の当院での対処治療に関する動画をyoutubeチャンネルに配信させて頂きました。
その動画へ、以下のようなご質問を頂きました。
「敢えてむし歯を残すドックベストセメント治療でむし歯が取り残してあることは、当たり前の事ではないでしょうか?」とのこと。
当院ではドックベストセメント治療や敢えてむし歯を残す治療を行っていないため、その真偽や批判、評価は致しかねますが、当院でのむし歯治療の基準について、回答させて頂きました。ご参考頂ければ幸いです。
![]()
『かじった程度の知識なので間違いでしたら申し訳ないのですが、ドックベストセメントの治療というのは、虫歯を取り切ると神経に影響があるのであえて虫歯を残してドックベストセメントを埋める治療ではないんでしょうか?であれば 虫歯が残っているというのはごく当たり前の結論のように感じるのですが。。。』
![]()
大変興味深いご質問をありがとうございます。
長文とはなりますが、回答させて頂きます。
よろしくお願い致します!
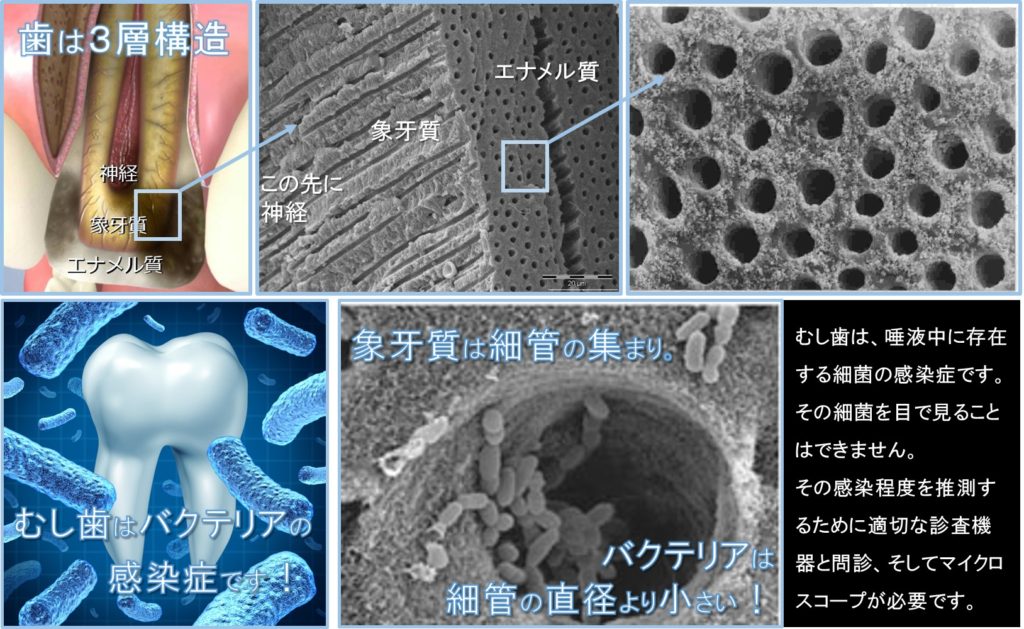
「むし歯は唾液中に存在する細菌の感染症。その細菌を取り除くのがむし歯治療のはずなのに、“むし歯を取りきると神経に影響がでる?”として“むし歯を敢えて残して”治療する・・・正しい情報が得られづらい患者様にとっては、非常に悩ましく、疑問に思わざる得ないことでしょう。
当院では、むし歯は唾液中に存在する細菌の感染症であり、その細菌を徹底的に取り除けば、たとえ露髄したとして治ることを多くの症例で拝見しております。
また、他院で神経を残す治療を行ったにも関わらず、「しみる、痛む、違和感がある」といった症状を抱え当院を受診され、ラバーダムとマイクロスコープを活用して、前医が“意図的?”に取り残した・取らずに置いておいた「むし歯」を取り除くことで、「しみる、痛む、違和感」といった症状が改善する症例を大変多く拝見しております。
では、なぜドックベストセメントはあえてむし歯を取り残し、当院ではそれをしないのか?根拠は2つです。
① リクッチ先生の見解
② 1965年に発表されたKakehashiらの研究
① リクッチ先生の見解
イタリア開業の歯内療法の世界的権威であるDomenico Ricucci(リクッチ)先生は、最新の歯科文献で次のように言っています。これは以前発刊されている「リクッチのエンドドンとロジー」にも記載されている内容です。
「感染(=むし歯)の原因は、細菌によるものなので、我々(=歯科医師)は、もっと細菌学や生物学を勉強すべきだと思います。① 細菌を取り除くことで、歯髄(=歯の神経)は健全になる、あるいは健全に保つことができることは周知の事実ですので、細菌がまず、どこに存在するかを特定することが重要です。ただ、②一部の細菌が存在しても組織は免疫により健全な状態を維持すること可能ですので、コロニー化する前に処置することが求められます」
①のように、「細菌を取り除くことで、歯髄(歯の神経)は健全になる」と明言しています。また、②では、細菌を取り除かなくても、ヒトの免疫で抑え込み、健全な状態を維持することが出来るとも言っています。
②を期待して、細菌を一時的に取り残し、神経を露出させずに(=露髄させずに)、薬剤で細菌感染を減弱させようとする方法(=これを間接覆髄法といいます)のうちのひとつが、「ドックベストセメント」でしょう。
世界的権威のリクッチ先生は、ドックベストセメントのような、間接覆髄法を、以下のように説明しています、(簡単に書きます、原文はその後に)
「一般的に間接覆髄法(ドックベストセメントのような治療)とは、むし歯が神経に達していると想定される症例において、むし歯を全部と削り取らず、その後に神経周囲に硬い組織が形成されてから、再度むし歯を削り取る治療である」
加えて、
「このようにインレーやクラウンなどの人工歯の下に“むし歯“を永久的に残すという考えは、間違いであると私は考えます。」としています。
以下原文です。
(「一般的に間接覆髄という用語は、もともと露髄が想定される齲蝕病巣(=むし歯)において、感染象牙質の完全な切削を行わず(=むし歯を全部、削り取らず)、その後、第3象牙質が形成された頃にリエントリーを行い、残存している感染象牙質を除去する方法を表すのに使用されてきました。しかしながら、リエントリーを推奨しない者も同様に存在しました。このように修復物の下に感染象牙質(=むし歯)を永久的に残すという考えは間違いであると私は考えます。」)
しかし、Masslerは、「齲蝕病巣表層部(=むし歯の表層)には細菌感染があるが、その下層の象牙質は軟化しているものの、感染はなく、細菌は存在しない」。また総山らは、この見解を支持し、「齲蝕(=むし歯)が象牙質に達している場合、軟化(=むし歯により溶かされている部分)は深く進行して象牙質の変色をともなうが、細菌侵入は最表層に限局している」と論文で報告しています。
つまり、むし歯の表層のみに細菌感染があるため、その表層のみを削り取れば良いとする考え方です。
しかし、リクッチ先生は、「露髄(=むし歯が歯の神経に達して歯の神経が露出すること)を伴わない重度齲蝕(=むし歯)の象牙質の大半に細菌で満たされた象牙細管が見られます。つまり、露髄した時のみ細菌が歯髄に侵入するのではなく、象牙細管経由で細菌は歯髄に侵入することが分かります。」と自身の臨床で得られた歯の病理組織切片で説明しています。
つまり、
① むし歯は細菌の感染症であり、細菌を取り除けば治ること。
② むし歯は表層だけ削ってもダメ。歯の2層目の象牙質内に残っていること。
この2つを科学的根拠に基づき証明しています。
むし歯は徹底的に削り取らないと治らない、取り残してはいけないということでしょう。
歯科の文献での質問に、
「リクッチ先生は感染を残すような間接覆髄は行わないのですか?」に対して、
「そうですね、今は行いません」としています。
「むし歯を意図的に取り残し、病状が安定してから再度むし歯を削り取る方法」つまり、「間接覆髄法」は、以前より為されている治療です。これに間違いはないでしょう。
しかし、意図的に取り残したうえで、インレーやクラウンをかぶせてしまう方法は、自身の免疫で抑え込める範囲内なのであれば問題は生じませんが、そこに科学的根拠は薄いと感じざる得ません。
① 上記のリクッチ先生の根拠。
② 1965年に発表されたKakehashiらの研究による「むし歯は細菌の感染症である」こと。https://miyazaki-dentalclinic.com/21898
この2つを根拠に、当院では「むし歯を取り残す」間接覆髄法は推奨せず、徹底的に削り取り、「歯に接着性があり、高アルカリ性で抗菌作用のあるMTA」を覆髄材として使用しています。
昔から日本では、「露髄を避けることが歯髄を守る最大の防御」と考える風潮があります。
露髄とは、むし歯が歯の神経に達して、削り取ることで神経が露出することを云います。
これは、「ラバーダムを装着しないで深いむし歯治療をすると、感染し、その後、痛みがでる」ことから、露髄を避ける傾向にあるようです。
ならばラバーダムをして治療に臨めばいいのですが、そのような教育の徹底が為されていないのが現状です。また日本保険医療制度は世界一安価で優れた医療制度です。しかしその制度にもルールがあり、ラバーダムを装着して治療することへの報酬は在りません。これもラバーダムを装着しない理由といえるでしょう。
ここで今一度頂きましたご質問を確認してみましょう。
『かじった程度の知識なので間違いでしたら申し訳ないのですが、ドックベストセメントの治療というのは、虫歯を取り切ると神経に影響があるのであえて虫歯を残してドックベストセメントを埋める治療ではないんでしょうか?であれば 虫歯が残っているというのはごく当たり前の結論のように感じるのですが。。。』
ドックベストセメント治療では「むし歯を敢えて意図的に残している」のかもしれません。
ドックベストセメント治療で歯当たり前のことであり、そこを指摘しても意味がないのかもしれません。そこには独自の理論があると思います。
でも、上記をお読みいただい上で、「取り残す治療」を受けたいでしょうか?
また、「虫歯を取り切ると神経に影響がある」のは“ラバーダムをしないでの治療”であることがお分かりいただけたかと思います。むし歯を取り残すことの方がリスクです。
上記でご説明させて頂いた治療・当院の治療方針は、先日の国際歯科学会でのリクッチ先生の見解と一致したものです。現代の歯科治療の潮流であり、スタンダードになりつつあるものではないかと考えております。
そうすると、「むし歯を残しての治療」とは何なのか?肉眼で行っていた昔ながらの治療ではないのか?と疑問に感じざる得ません。
「むし歯を敢えて残しておきました」との歯科医から説明があったとしたら、「えっ?」て思いますよね?(笑)そんな治療を受けたいとは患者様も思わないでしょう。私は嫌ですが(笑)
ドックベストセメントの治療には独自の理論があるかと思います。
私は存じ上げておりません。そのため、この回答はドックベストセメントを否定するものでも評価するものでもありません。ただ、「むし歯を取り残すのが当たり前の治療」という見解には大きな疑問を感じております。
大変意義の在るご質問をありがとうございました。
 樋状根の根管治療の治療の様子を動画にまとめた上動画にご質問を頂きました。
樋状根の根管治療の治療の様子を動画にまとめた上動画にご質問を頂きました。
根管治療時のCTの有用性についてのご質問です。
CTは必要か?マイクロスコープは必要か?CTはホントに見えるのか?
などについて回答させて頂いております。
詳しくは以下の文章あるいは当院のyoutubeチャンネルをご参照ください!
![]()
今まで治療を受けた歯科と比べて、ここまで素晴らしい治療を保険診療でも出来るのかと感服致しました。
スタッフの皆様の質もトップクラスだと思います。とても素晴らしいです。
 今回樋状根ということでしたが、術前のCBCTで樋状根やMB2.MB3は確実に検知出来るものなのでしょうか?
今回樋状根ということでしたが、術前のCBCTで樋状根やMB2.MB3は確実に検知出来るものなのでしょうか?
CBCTでも見えないものが実際にマイクロスコープで診て、初めて見つかるということがあるのか気になりまして…。ご回答頂けますと幸いです。
![]()
コメントありがとうございます! 当院のスタッフへのお褒めのお言葉まで頂き恐縮しております。重ねてありがとうございます。
「術前のCBCTで樋状根やMB2、MB3が”確実に”検知できるものなのか」とのご質問に回答させて頂きます。よろしくお願い致します。
症例にもよりますが、”確実に”検知できるとは言い難いと感じております。
レントゲンやは3次元を2次元に落とし込み、「概略」を表示してくれる素晴らしい診査機器です。
しかし、像が重なることや引きのばして表示さているため、CTと比較すると精度に欠けるといえるでしょう。
言うならば、「世界地図」でしょう。端っこは引き伸ばされています、実寸ではありません。
それと比較してCTを云うならば、「Google map」でしょうか(笑)
実寸に近く、立体でもみることが可能になってきていますよね。
グーグルマップより精度が高いですね、CTは! CTはおそらくではありますが、最小で80ミクロン程のスライス幅で撮影可能です。
像が重ならず、実寸に近い表示が可能となります。 しかし、それ以下の大きさのものは写りません。 60ミクロン以下の根管を確実に検知するのは難しいでしょう。
我々歯科医師もそうですが、診査機器の捉え方をちょっと、間違って解釈している傾向があります。 CTなどの診査機器があれば大丈夫、全部分かる!と思いがちですが、その像を診て、どう判断するのか?は歯科医師の知識と技術と経験にかかってきます。
これはマイクロスコープにもいえることでしょう。 同じ景色が見えていても、その異常に気づける人と、気づけない人がいます。これは何事にもいえることです。

では、こういった診査機器をどのように活用するのが正しいのでしょうか?
診査機器とは、歯科医師が患者様の病状、視診、問診より得られた情報をもとに”仮説”を立て、 ”仮診断”を行い、その裏付けを見つけるためのもの、後押しをしてくれるものと私は捉えています。
「CTで樋状根を見つける」 「CTでMB2やMB3を見つけた」 ではなく、 「下顎第2大臼歯は樋状根の可能性がある、その根管形態と根管数はどのようになっているのだろうか?CTでそれを術前に見ておいた方が安心した治療ができるだろう、患者様も安心だろう」 「この大臼歯にはMB2やMB3が高い出現率で認められるはず、歯根の形態からも疑いがありそうだ。CTを撮影してみよう」
このような撮影の仕方でないと、見えるものも見えません。
知識のなきものに、その景色は見えないのです。
 「CBCTでも見えないものが実際にマイクロスコープで診て、初めて見つかるということがあるのか」 CBCT撮影前に、何を目的として撮影しているのか?何を探そうとしているのか?が必要でしょう。
「CBCTでも見えないものが実際にマイクロスコープで診て、初めて見つかるということがあるのか」 CBCT撮影前に、何を目的として撮影しているのか?何を探そうとしているのか?が必要でしょう。
MB2はCBCTでは写らないことがありますが、上顎第一大臼歯80%、上顎第二大臼歯で60%の高い確率で存在しています。残念ながら、肉眼で見つけることは非常に困難です。
https://miyazaki-dentalclinic.com/23615
そのため、「CBCTでは見つからないものが、マイクロスコープで”初めて”見つかる」ということは”無い”でしょう。
最初からその存在を疑わない歯科医師にはどんな診査治療機器を使用しようと見えません。
しかし、「MB2の存在を疑って、CBCTを撮影したけど写らなかった。でも歯根の形態をみると、その存在がCTより疑われる。実際にマイクロスコープで見ると、やはり在った!」ということはよくあることです。
本動画では、上顎第1大臼歯、「歯の神経に近い・深いむし歯」の治療の様子をご覧いただけます。
治療法は、歯の神経を出来るだけ残す治療「マイクロスコープとラバーダムを活用したMTA直接覆髄法」です。
従来の肉眼による治療とは一線を画した治療法となります。
「歯の神経をとらなくてはいけないと言われた」
「根管治療(根幹治療)が必要だと診断された」
「できるだけ歯を削りたくない」
「歯の神経を残したい」
「マイクロスコープの治療って?どんな治療?」
「ラバーダム??必要なの?」
こんなご質問・ご希望・ご心配をお持ちの方はぜひご参考までに動画をご覧ください。
 本動画のタイムスケジュールです。ぜひご活用ください。
本動画のタイムスケジュールです。ぜひご活用ください。
Youtubeチャンネルのコメント欄にもタイムスケジュールをのせてあります。そちらの時間をクリックして頂く、簡単に、その時間から視聴することが可能です。そちらもぜひご活用ください。
https://www.youtube.com/watch?v=NPDqWNK8pW0&t=634s
当院では深いむし歯治療の際、患者様にあらかじめご説明させて頂き、CT診査を行います。CTを撮影することで、どこにむし歯があるのか?を明確にし、できるだけ削らない治療を心掛けています。
むし歯は唾液中に存在する細菌の感染症です。歯の神経に近い深いむし歯治療では、治療中に治療する歯に唾液が接触すると、治癒を阻害するばかりでなく、再感染の機会を与えかねません。
開腹手術をするのに、野原で手術をする人はいないでしょう。滅菌管理された手術室で行うはずです。ラバーダムとは、そのような環境を口内に創り上げる治療法です。
また、「むし歯治療にマイクロスコープは要らない」なんていう歯科医の先生もいるそうです。1cmにも満たない歯の内部の感染を削り取るむし歯治療。肉眼で治療してもらいたいですか?マイクロスコープで治療してもらいたいですか?
歯科医の先生のお人柄、知識・技術・経験が同じならばどうでしょう?
マイクロスコープを使用することで、従来の肉眼による治療ではできなかったことが出来るようになっています。ぜひ活用して頂きたい症例は、深いむし歯や歯の神経に達しているむし歯症例です。
むし歯でお困りの患者様は。歯に感じる・口内に感じる違和感、痛みをすべてむし歯が原因である!と考えがちです。口内の病気はむし歯、歯周病、そしてかみあわせです。このどれが原因なのかをわからずに治療に臨んでも、症状は改善しないばかりか、悪化します。深いむし歯治療では、その点に関する適切な診査・診断が求められます。
むし歯をキレイに取り去った状態です。
健全な歯の神経はこのような形態をしています。実際に歯の神経の病状を目で見て診断するには「マイクロスコープ」が必要不可欠といえるでしょう。
歯の神経を残すには、ラバーダム・マイクロスコープ、そしてMTAが必要不可欠です。当院では多くの症例で応用し、良好な結果が得られています。

当院に頂いたお問い合わせ「差し歯がぐらついてる、入れ歯にしなくてはいけないでしょうか?インプラントはしたくありません」との内容に回答させて頂きました。
同じ悩みを抱えていらっしゃる患者さまも多くいらっしゃいます。
ここに供覧させて頂きます。ぜひご参考ください。
ご相談内容
よろしくお願いいたします。前歯の差し歯が少しぐらつき、歯茎も少し痛み?違和感があります。
30年程経っており、新しくしないといけないかな?と思い歯科医に相談しました。
答えは、今差し歯が揺るんでいるなら、次に新しい差し歯を入れても、歯茎がダメになっているので同じですとの事。本当に差し歯を諦めて、入れ歯にするしかないでしょうか?インプラントは考えておりません。
アドバイスがありましたらよろしくお願いいたします。
はじめまして。
宮崎歯科医院 宮崎と申します。
どうぞよろしくお願い致します。
詳細なるメールを頂きまして誠にありがとうございます。
回答させて頂きます。よろしくお願い致します。
実際に拝見させて頂いていないため、適切な回答とならない場合もございます。
あらかじめご理解頂いた上でお読みくださいます様お願い致します。
「前歯の差し歯が少しぐらつき、歯茎も少し痛み?違和感」があるとのこと、具合はいかがですか?
診て下さった先生のお言葉、
「今差し歯が揺るんでいるなら、次に新しい差し歯を入れても、歯茎がダメになっているので同じです」とのことですが、この“根拠”についてのご説明は頂けましたでしょうか?
 もし、患者さまが当院にご来院いただき、
もし、患者さまが当院にご来院いただき、
「30年程経っており、新しくしないといけないかな?」
「前歯の差し歯が少しぐらつき、歯茎も少し痛み?違和感」
とのご希望と症状を伺った場合、まずはその症状の原因を診査させて頂きます。
診査の目的は、
「歯が折れているか否か?」です。
① もし、差し歯を支える「歯根」が、竹を割ったように“縦”に割れているようであれば、治療法としては「抜歯」が最善の治療法となるでしょう。
② また、“縦”ではなく“横”に折れるように割れているのであれば、再度差し歯ができる可能性が高まります。
③ また、むし歯により差し歯が緩んでいるのであれば、これも再度、差し歯ができる可能性があります。
④ しかし、②と③の場合でも、隙間から深くむし歯が進行している場合もございます。その際はむし歯をけずりとるのですが、あまり深いと差し歯を差し込む歯根の長さが短くなってしまい、差し歯をしても持たない場合もございます。その際は、もう一度差し歯を製作してみるのか?だめになるなら早々に抜歯をするのかを相談しなくてはならないでしょう。
⑤ 他に、歯が揺れているのではなく歯を支える「歯ぐき(歯周組織)」に問題があり、揺れていることもあります。いわゆる歯周病です。
⑥ ②③に該当し、歯を残せるのであれば、再度根管治療のやり直しが必要です
考えられる治療法としてはおそらく①~⑥ではないでしょうか。その際、かみあわせの診査・調整も同時に行った方がいいでしょう。
①~⑥、どれに該当するのかにつきましては、基本的な歯周病の検査とレントゲン。あわせてCT診査などを行うと有効です。
一番分かりやすいのは、差し歯を丁寧に外して診て、実際の病状を直接見ることが一番確実性の高い診査方法といえるでしょう。
今診て下さっている先生が「抜歯」を説明するならば、「歯が折れている」「むし歯が非常に深い」「歯周病が極度に進行している」ことをご存じなのかもしれません。ぜひ、その点についてご相談してみてはいかがでしょうか。
回答は以上となります。
当院の受付スタッフに申し伝えておきます。
診査や診療のご希望の際は、当院までご連絡ください。
03-3580-8110
この回答が少しでもお力になれていれば幸いです。
よろしくお願い致します。宮崎
※初診の患者様へ(当院の初診の流れについて)
必ずご一読ください。
https://miyazaki-dentalclinic.com/22254