



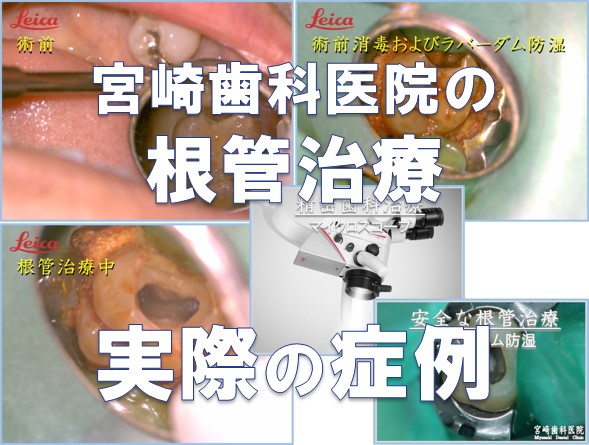
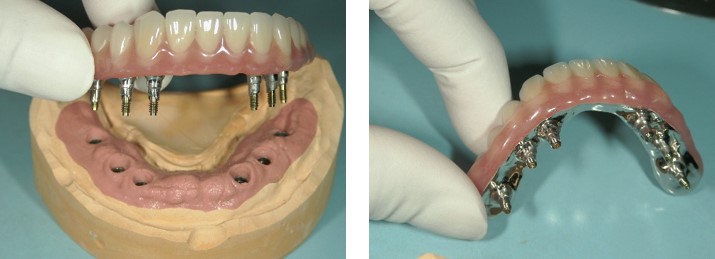
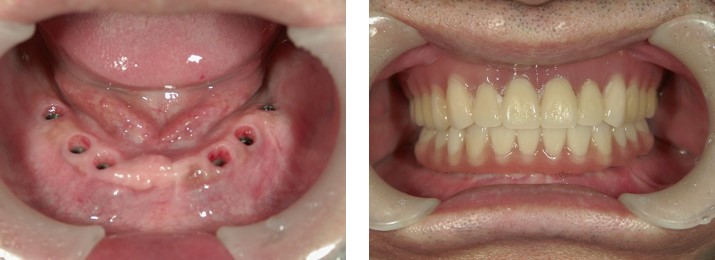
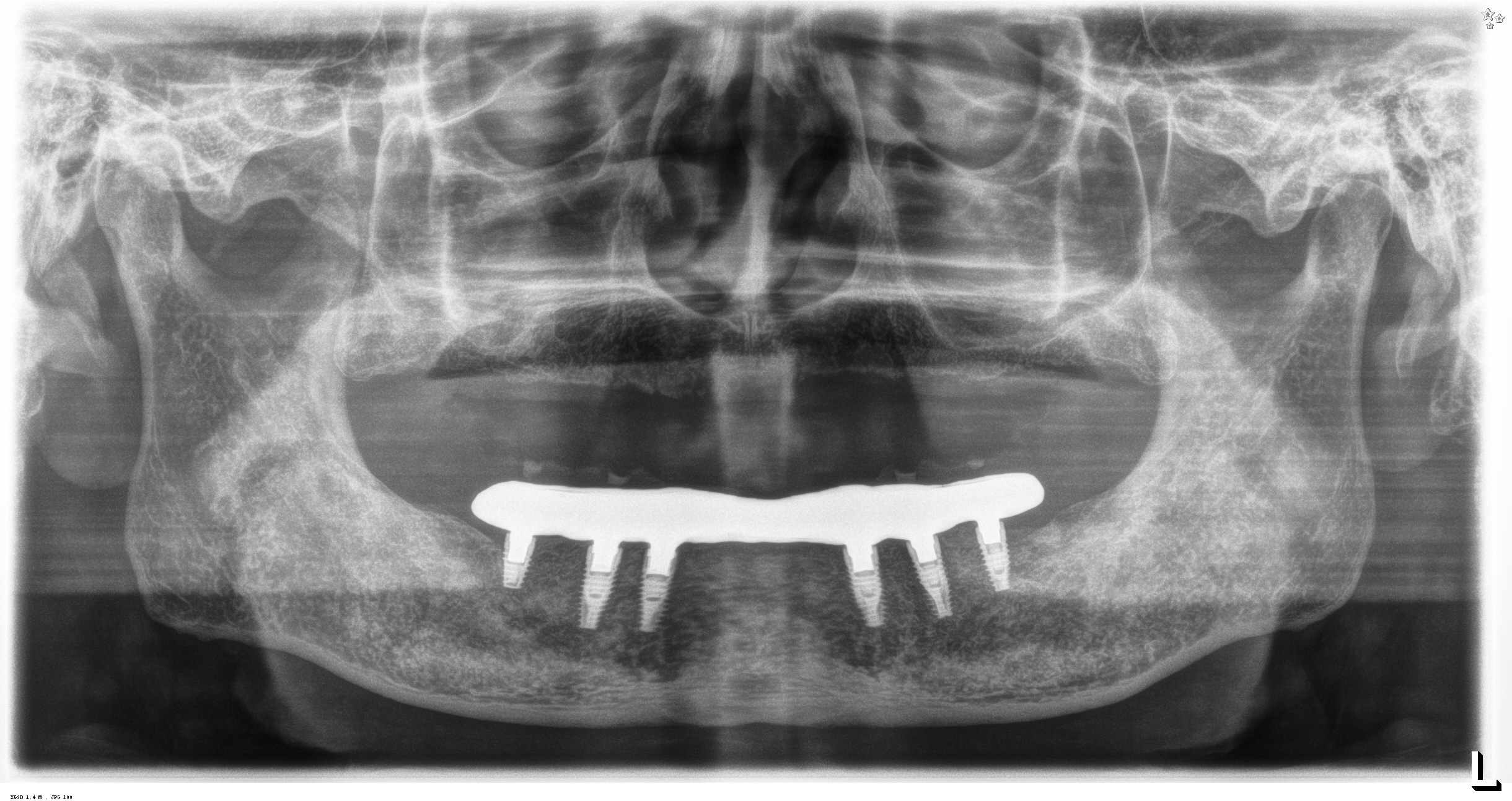
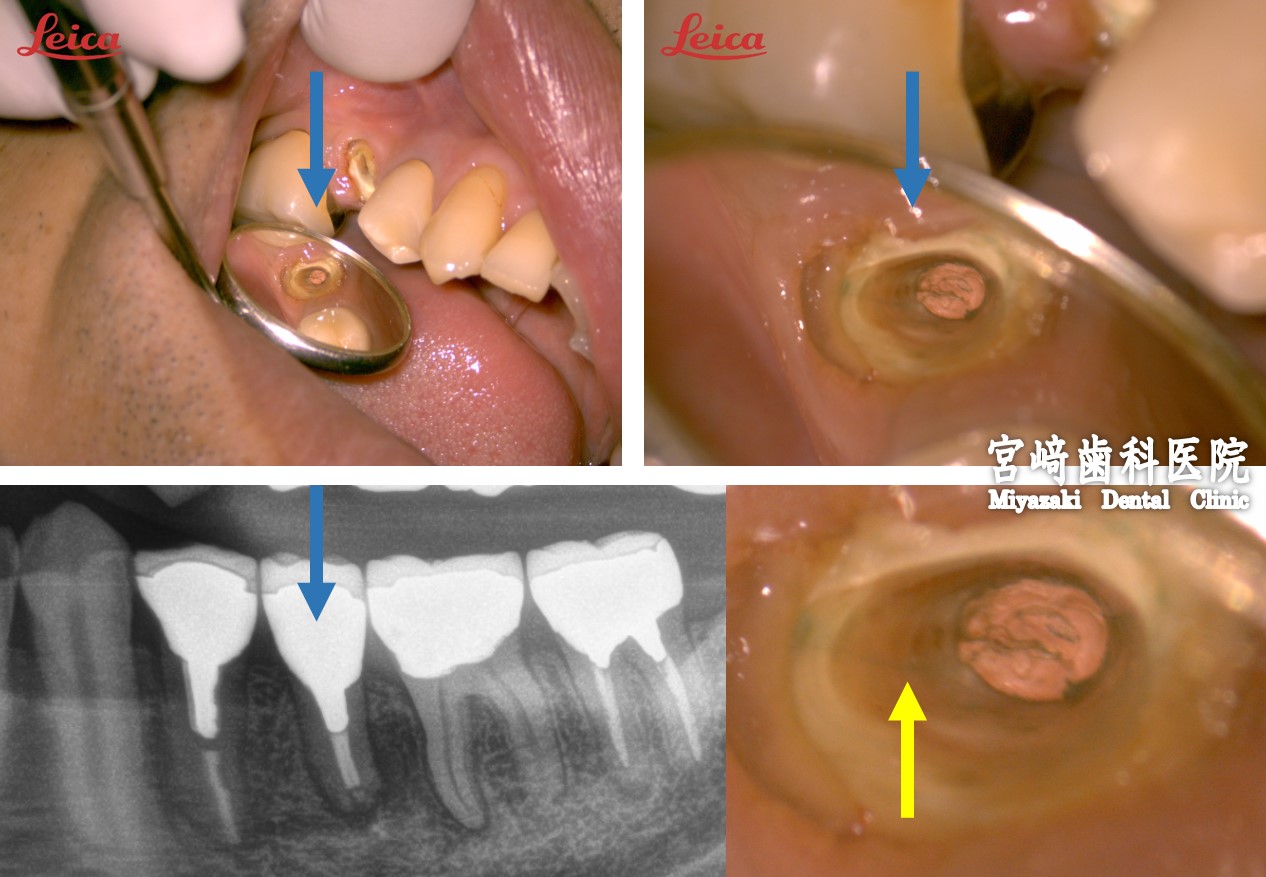
当院の根管治療の流れを上顎前歯の症例でご説明します。ご参照ください。
『抜かずに治す!』

当院だけでなく、歯科医院の命題といってもいいことでしょう。根管治療に限らず、歯科治療は、見えない細菌との戦いです。
根管内の細菌除去するにためには、適切な治療環境と技術が必要となります。
そのためには、ラバーダムの使用を原則として、マイクロスコープやCT診査機器を用いた肉眼では見る事の出来ない細やかな治療が必要となります。
 日本国内でのラバーダム使用率は低く、CTの導入率は10~15%、マイクロスコープの導入率は約3~4%(当院は5機導入)であり、またまだまだ普及が進んでいるとは言えない状況です。
日本国内でのラバーダム使用率は低く、CTの導入率は10~15%、マイクロスコープの導入率は約3~4%(当院は5機導入)であり、またまだまだ普及が進んでいるとは言えない状況です。
当院では、適切な治療コンセプトと適切な環境(ラバーダム、マイクロスコープ5機、CT)で根管治療に臨みます。


根管治療後、歯が弱く・脆くなるって本当?
根管治療後の歯の寿命について



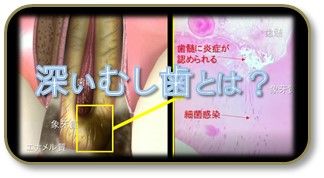 むし歯は、唾液中に存在するむし歯菌が歯に感染し、歯を溶かす病気です。
むし歯は、唾液中に存在するむし歯菌が歯に感染し、歯を溶かす病気です。
むし歯が歯の神経(根管)まで至ると、根管治療が必要となります。
根管治療では、歯の神経が存在する「根管」内をきれいにすること、感染した菌を取り除き、根管内を無菌的にすることが大切です。
良い根管治療とはなにか?」こちらをご参照ください!

根管内が無菌化されないと、感染は歯を支える骨へと波及して、根尖性歯周炎となります。歯の根の先が膿んだり腫れたり痛みがでてきます。根管治療の目的は、この根尖性歯周炎の予防と治療することです。
当院では明確な診断の上、治療方針を決定します。
 以前では1歯単位で1つの病名を診断していましたが、現在では、歯の神経(歯髄)とその周りの歯周組織の状態それぞれを評価して治療に当たる必要があるといわれています。当院でも同様に、歯髄と根尖歯周組織の評価を問診、レントゲン、臨床所見、CTなどから推断し治療方針を決定します。
以前では1歯単位で1つの病名を診断していましたが、現在では、歯の神経(歯髄)とその周りの歯周組織の状態それぞれを評価して治療に当たる必要があるといわれています。当院でも同様に、歯髄と根尖歯周組織の評価を問診、レントゲン、臨床所見、CTなどから推断し治療方針を決定します。
現在の状態をあらわす診断基準は2つ。
歯の神経(歯髄)の状態、歯を支える歯槽骨(根尖歯周組織)の状態の2つの診断を当院では診断し、適切な治療を行います。
歯髄の診断
歯髄の状況は以下の6型に分類されます。
Initial treatment(はじめての根管治療の場合)
①正常
②可逆性歯髄炎(軽度の炎症。冷温刺激で一過性の鋭い痛みがあります)
③不可逆性歯髄炎(深いむし歯、なにもせずとも痛みがある状態です)
④歯髄壊死 (神経が死んでしまった状態。症状がある場合、ほぼ無症状な場合があります)
Retreatment(2度目以降の再根管治療の場合)
⑤過去に根管治療をした既往の有る歯
⑥だれかが根管治療を開始した歯
この2つは症状がある場合、ない場合様々です。
根尖歯周組織の診断
根尖歯周組織の状況は以下の6型に分類されます。
①正常
②急性根尖性歯周炎(噛んだ時の痛みがあります。何もせずとも痛みます)
③慢性根尖性歯周炎(あまり症状がありません)
④急性根尖膿瘍(根っこの先相当部の歯茎、顔面が腫れ、痛みがあります)
⑤慢性根尖膿瘍(自覚症状は少なく、排膿(膿み)・腫れがあります)
⑥硬化性骨炎(無症状である場合、痛みがある場合共にあります)
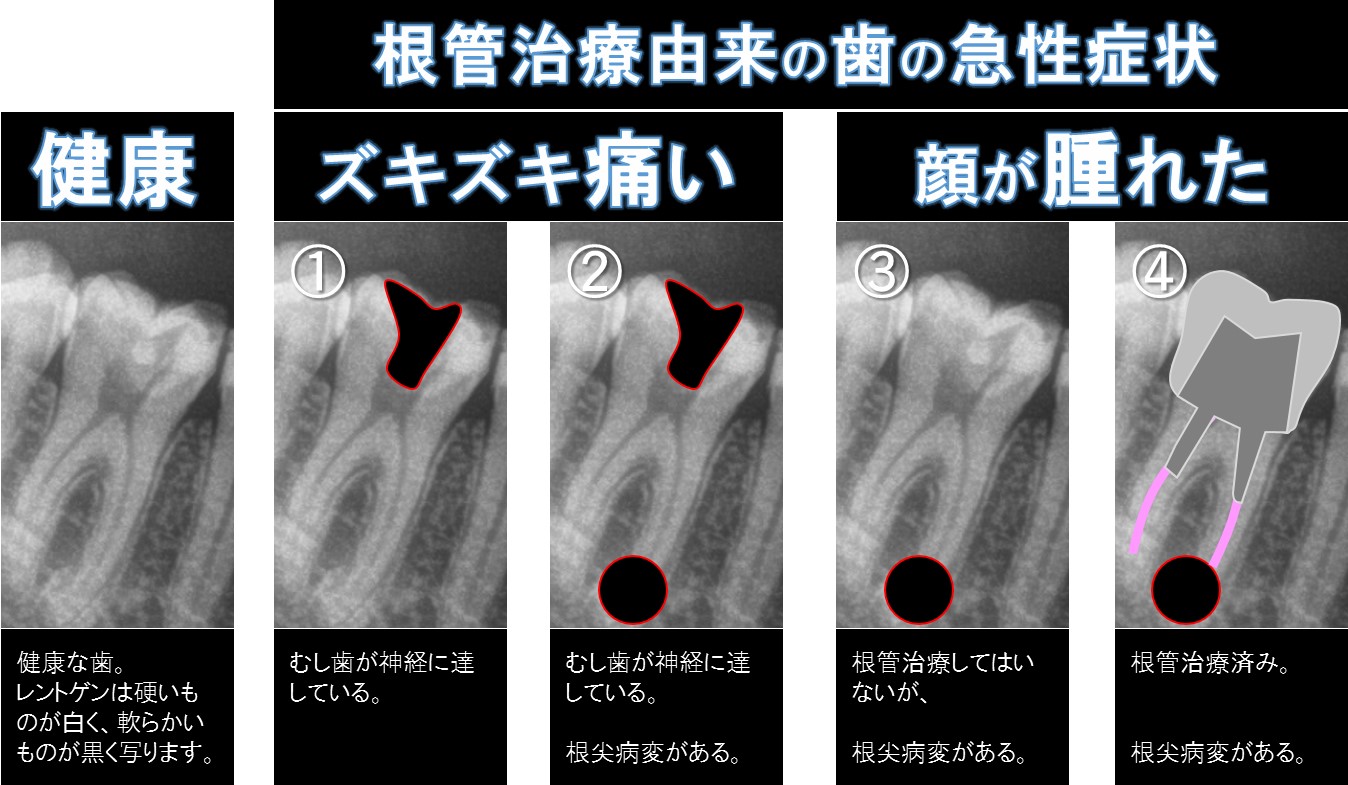
ズキズキ痛む、顔が腫れたなどの症状はこちらをご参照くださり、当院までお電話ください!
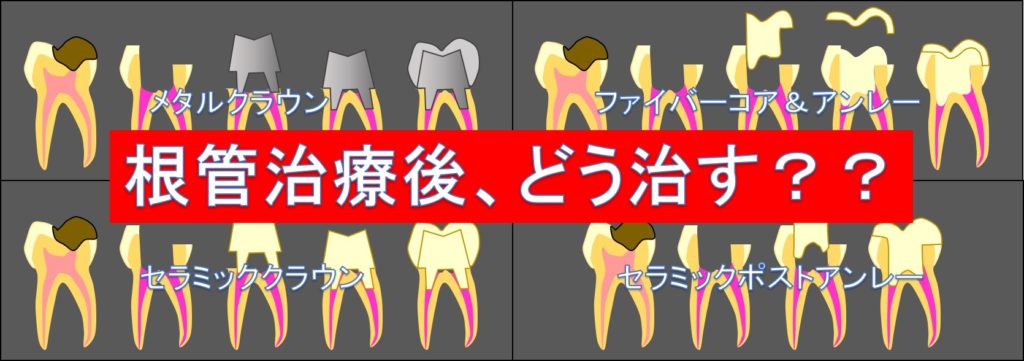

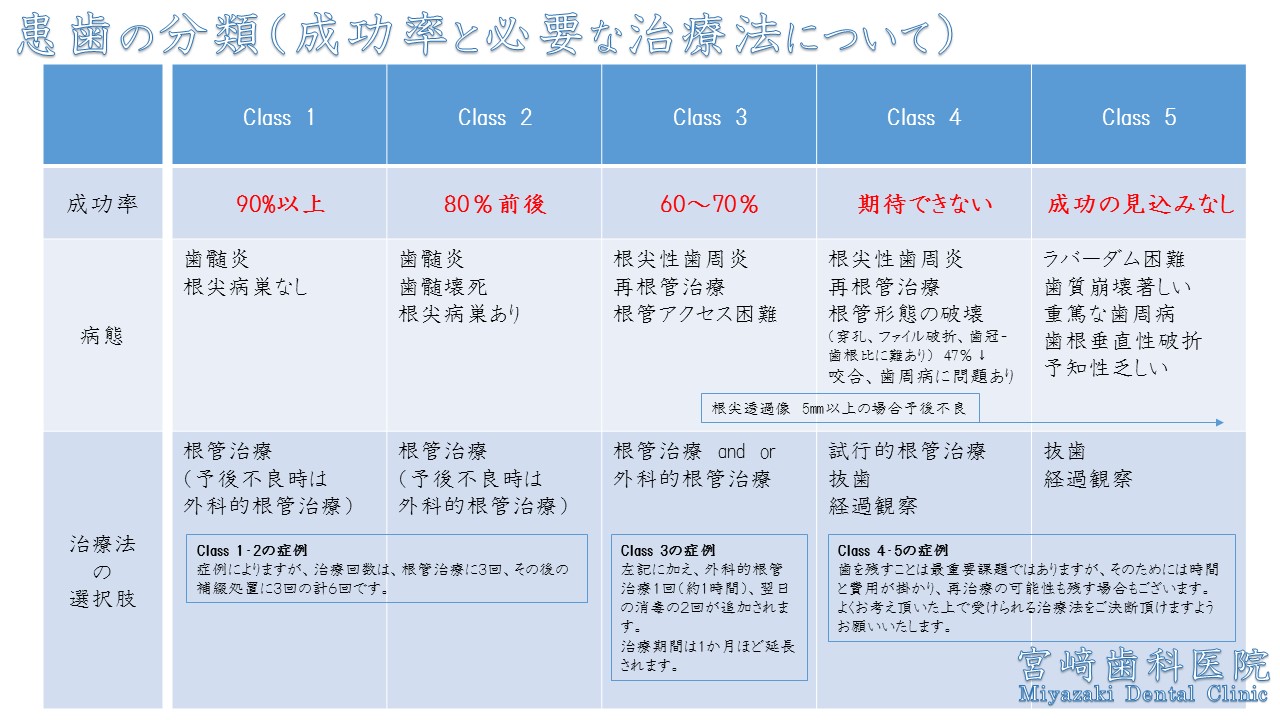
根管治療の際には、このような表を用いて、患者様にその予後を説明しております。
(世界基準の歯内療法 医歯薬出版会株式会社 加筆引用)
 当院の根管治療診断基準はこちらをご参照ください。
当院の根管治療診断基準はこちらをご参照ください。
問診、臨床所見、レントゲン、CT、マイクロスコープによる診査をもとに診断します。
診断にもとづき上記の治療法とその予後(成功率)を知ることができます。

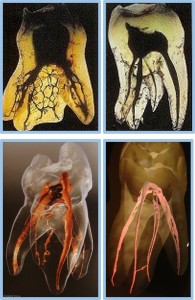 歯の神経は複雑です。むし歯が神経にまで至ると、この複雑な神経をすべて取り除かなくてはなりません。
歯の神経は複雑です。むし歯が神経にまで至ると、この複雑な神経をすべて取り除かなくてはなりません。
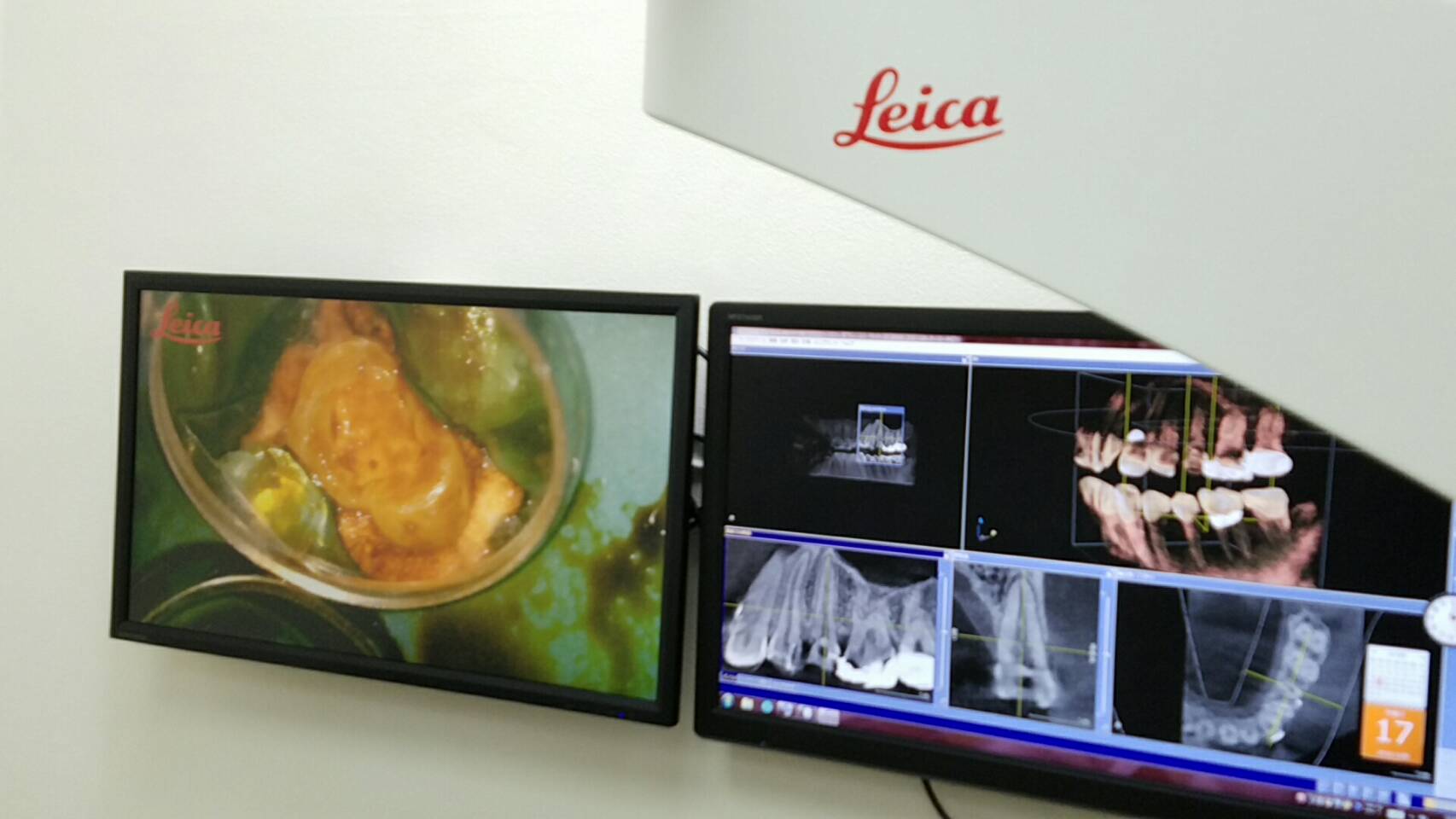
当院では、術前に歯科用CT撮影にて複雑な根管形態を精査します。
歯科用CT画像では、従来のレントゲン撮影では得られない根尖病巣の広がりや根管形態を、3次元の立体画像情報として正確に診査確認することができます。
「イスムス」とは何か?
レントゲンでは見えなかった部分の治療は、勘や経験に頼らざるえませんでしたが、CTでは明確に診てとることができることがで安全確実に根管治療を行うことができるようになりました。

 根管治療の目的は、根尖性歯周炎の予防と治療です。つまり、歯に感染した細菌が、歯を支える歯槽骨まで波及しないように予防し治療することです。そのためには、徹底した無菌的処置と根管内に感染した細菌数を可能な限り少なくすることが重要です。
根管治療の目的は、根尖性歯周炎の予防と治療です。つまり、歯に感染した細菌が、歯を支える歯槽骨まで波及しないように予防し治療することです。そのためには、徹底した無菌的処置と根管内に感染した細菌数を可能な限り少なくすることが重要です。
1965年のDr.Kakehashiの論文では、根管治療の成否の最初の分岐点は、無菌的処置を徹底できるか否かと書かれています。これは、根管治療にラバーダム防湿が必須であることを明らかにした論文です。他の文献では、「ラバーダム防湿ができないなら根管治療は禁忌である」と記載されています。
ラバーダムは、例えるならば、開腹手術を「手術室」で行うことに似ています。
ラバーダムをしてから根管治療をするのは、手術室で開腹手術をすること。
ラバーダムをしないで根管治療をするのは、不衛生は部屋で開腹手術をすること。
あなたはどちらを選択しますか?

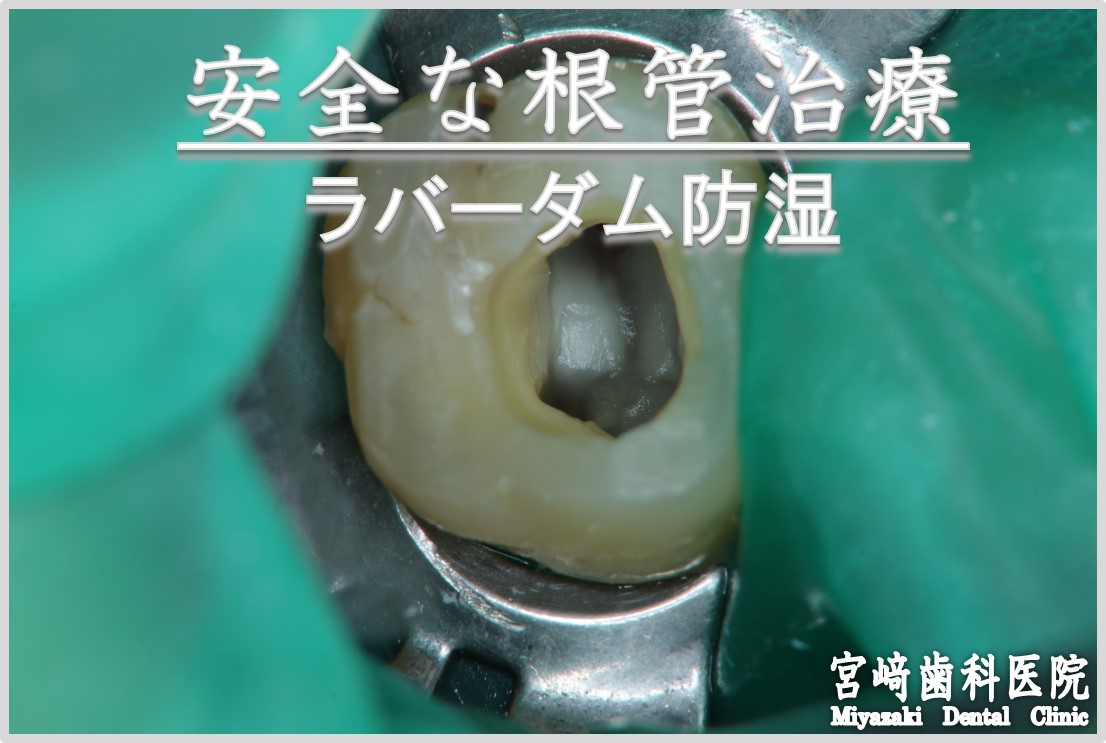
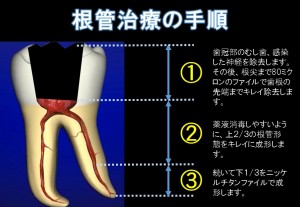 当院では、神経の治療(根管治療)時に、ラバーダム防湿を行います。
当院では、神経の治療(根管治療)時に、ラバーダム防湿を行います。
患歯をラバーダムで隔離した後、オラシールにて唾液侵入をさらに防ぎ、過酸化水素水にてプラークを除去、5%ヨード液で消毒したのちに根管治療を開始しています。
しかし現在の日本の歯科医院では、日本の歯内療法学会の会員調べによると、その会員の約半数の歯科医師が、ラバーダムを使用していないのが現状なのだそうです。根尖性歯周炎は細菌によって引き起こされます。根管治療の成否は、無菌的処置過程を徹底できるか否かにかかっています。皆様は、ラバーダム防湿、ご経験はありますでしょうか?
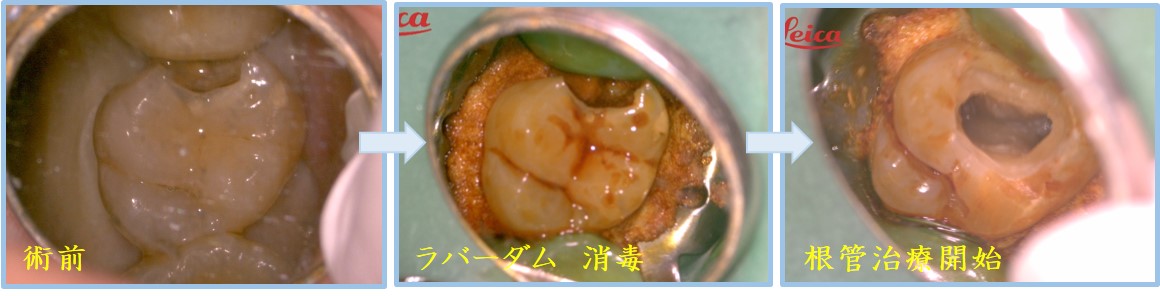
下写真症例は、歯と歯の間のむし歯深く進行した症例です。
むし歯を削り始める前にラバーダムで防湿し、唾液が入らないようにします。
歯と歯の間にはCR(コンポジットレジン)を流し込み唾液が入らないようにします。
その後、歯に付着した唾液、プラークを過酸化水素水にで除去、5%ヨード液で消毒したのちに根管治療を開始しています。
ラバーダムは、例えるならば、開腹手術を「手術室」で行うことに似ています。
ラバーダムをしてから根管治療をするのは、手術室で開腹手術をすること。
ラバーダムをしないで根管治療をするのは、不衛生は部屋で開腹手術をすること。
あなたはどちらを選択しますか?

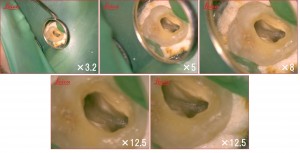
より精密、より確実に。マイクロスコープ。最新の顕微鏡歯科治療を根管治療に取りいれています。マイクロスコープとは、歯科医療用の顕微鏡とのことです。最大で肉眼の20倍まで拡大して見ることができます。歯の神経は湾曲、網状構造で非常に複雑な構造です。そのため通常肉眼では細部まで確認することが出来ません。歯科医師は、経験と技術で根管治療を行いますが、肉眼で見えるものには限界があります。そのためマイクロスコープのないクリニックでは、根管の長さを電気的に測定する計測機器、レントゲン写真、手探りの勘に頼る治療に頼らざる得ないのが実情です。マイクロスコープを使うことで、肉眼では見づらいところも拡大して鮮明に見えるので、より正確に、より精密に、より安全に治療ができます。
拡大率は3.2倍、5倍、8倍、12.5倍、20倍です。
(当院のマイクロスコープの拡大率については下の画像をクリックしてみてください!)

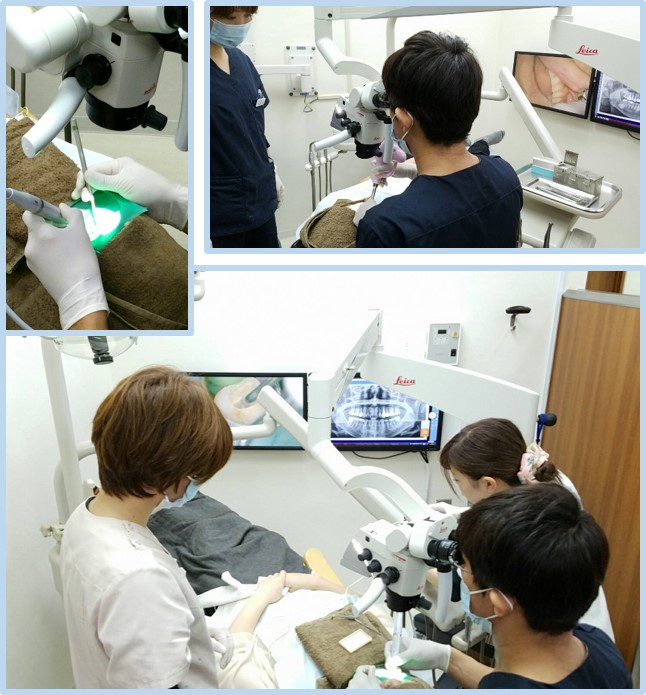
マイクロスコープは、むし歯治療、根管治療、すべての治療において、健康なところを傷つけず、必要な部部分だけを精密に削ることができます。むし歯の見逃し、取り残しがありません。少しでも長く歯を保っていただくために、当院ではマイクロスコープを使用した、身体に優しい最新の治療を行っています。
根管治療の期間、回数について
当院では根管治療を1~3回で終了するようにしております。
その3回について、動画でまとめております。ぜひご参考ください。

 〇 破折ファイルのはとらなくてはいけないの??その判断基準は?
〇 破折ファイルのはとらなくてはいけないの??その判断基準は?
〇 破折ファイル除去 実際の症例
〇 右下5,6番 根尖病巣治癒症例
〇 根尖部が石灰化した症例に対する見解
〇 セラミック治療後に痛みが取れなかった症例

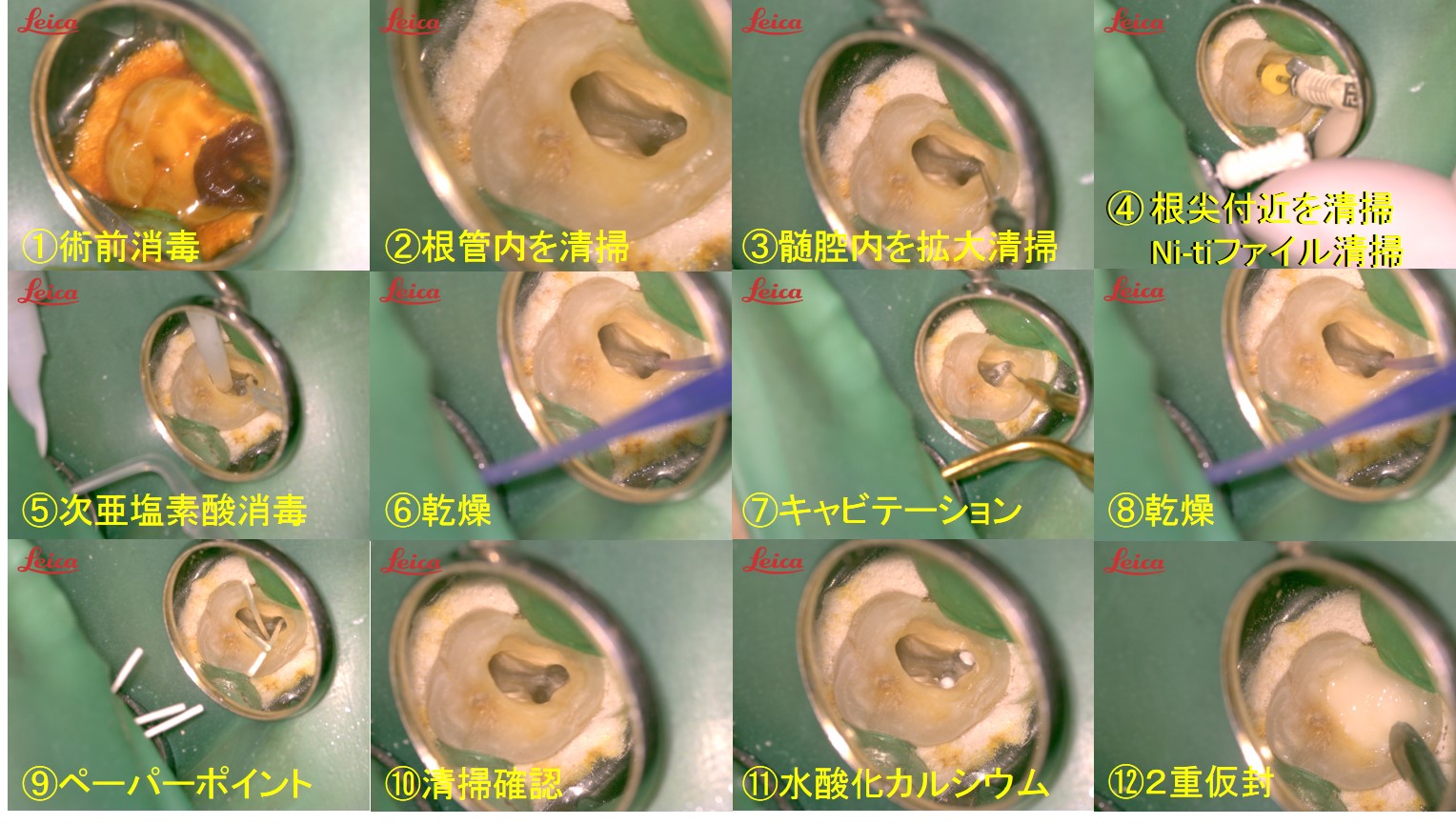
ファイルとは根管内の感染した部位を除去する細いヤスリのような器具をいいます。根管内に感染した細菌を除去するためにファイルで根管内面を削合除去し、きれいにするのが根管拡大の目的です。従来のステンレススチール製のファイルは硬く、細く湾曲した複雑な根管内部の感染を除去するには限界がありました。そのため根管内に段差やステップができてしまい、生理学的な根管形態を壊してしまう恐れがあり、難治性の根尖性歯周炎の原因となることもありました。現在では湾曲した根管の拡大に、しなやかな特性をもつニッケルチタン製ファイルを使用することで、複雑な形態の根管内の感染を確実に除去することが可能となりました。しかし、ニッケルチタンファイルとその駆動モーターが高価であることから普及率、使用率ともに低いのが現状です。
当院では、超音波切削器具、滅菌消毒したステンレスチールのKファイル、ニッケルチタンファイルを使用して治療に臨みます。
根管治療の回数について 1
根管治療の回数について 2
再根管治療(同じ歯で2度目以上の根管治療を経験されている場合)

根管治療で大切なことは、根管内から細菌や起炎物質を可能な限り排除することでしょう。そのために、細いヤスリのような機材(ファイル)を使用して、丁寧に根管内を清掃し、薬剤を塗布して細菌数の減少に努めます。当院ではその薬剤に水酸化カルシウムを使用しています。(水酸化カルシウムについてはこちらをご参照ください)
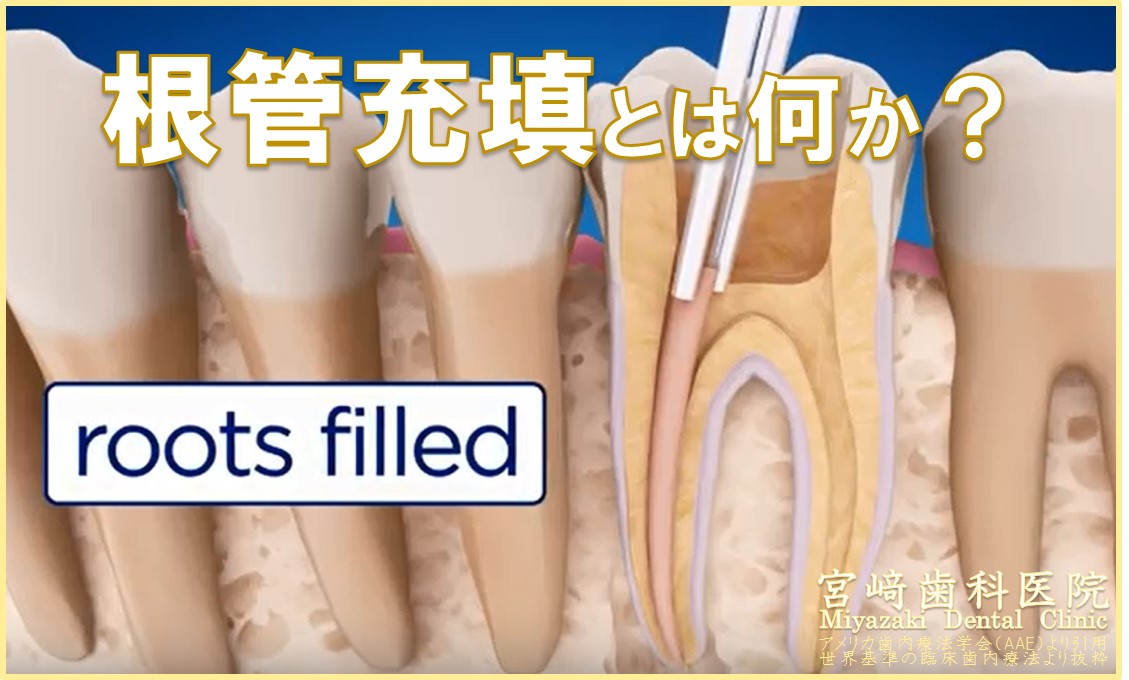
 根管内が清掃できたら、再感染しないように、その隙間を埋める処置をします。これを「根管充填」といいます。
根管内が清掃できたら、再感染しないように、その隙間を埋める処置をします。これを「根管充填」といいます。
当院の根管充填(CWCT)はこちらをご参照ください!
根管充填は、根管内を無菌的に長期に維持するために大切な処置となります。この処置法にはいくつかの手技がありますが、症例に応じて適切に使い分ける必要があるでしょう。この根管充填の目的は以下の通りです。
・細菌の再感染の防止
根管治療の中断は、根管内を通り越し根尖までの「再感染」を意味します。 3~60日で根尖にまで細菌が到達、再感染するという論文もあります。根管治療の中断はないようにしたいものです。
・細菌の埋葬
根管内は無菌となることが理想ではありますが、現実として厳密に無菌とすること、 またそれを確認することは不可能に近いともいえます。 そのため、取り除けなった細菌や根管形態の複雑さを不活性化し、細菌を再増殖させないようにすることが重要となります。
根管充填のテクニックにはいくつか方法があります。
日本の歯科大学にて主に教育されている「側方加圧充填法」、様々な「垂直加圧充填法」、多くの材料(MTAセメント)、テクニックが存在します。根管充填の質が、その予後に影響を与えるという文献が多く存在することから、宮崎歯科医院では、単一の方法に頼るのではなく、症例に応じて組み合わせ、使い分けています。しかし、根管充填以上に、根管内を清掃無菌化する努力が必要不可欠です。そのためにもラバーダム、CT、マイクロスコープ(拡大鏡)は必須の器材といえるでしょう。根管治療・根管充填だけでなく、その後に行う補綴(詰める、かぶせる)の精度が予後に大きな影響を与えます。そのためにも、質の高い補綴、歯冠修復が大切となるでしょう。
〇右下5,6番 根尖病巣治癒症例


根管治療、根管充填になくてはならないものとして定着した「MTAセメント」。
MTAセメントの主要成分は、アルミン酸3カルシウム、シリケートオキサイド、酸化ビスマス、ケイ酸3カルシウムなどです。水と練和すると水酸化カルシウムを発生させ、その薬効が期待できます。
高アルカリ性であることから、抗菌性を周囲に示し、硬組織産生を促進、ヒドロキシアパタイトを形成します。むし歯は唾液中に存在する「菌」が歯の内部=根管に侵入感染する病気です。このような、抗菌性をもつ材料は根管治療に有用な材料といえますが、日本の保険診療には未だ組み込まれていないのが現状です。
適応症について、米国歯内療法学会(AAE)では、「(以下訳文)MTAは逆根管充填材、穿孔修理や覆髄時、また根尖が広がっている歯の根尖部のバリアーとして用いられるセメント様の材料である」としています。つまり、抜かなくてはならないされる難症例を救うことのできる材料といえるでしょう。当院では、適応症の患者様に説明させて頂いた上で使用しております。
MTA症例
〇左下6番 MTA症例

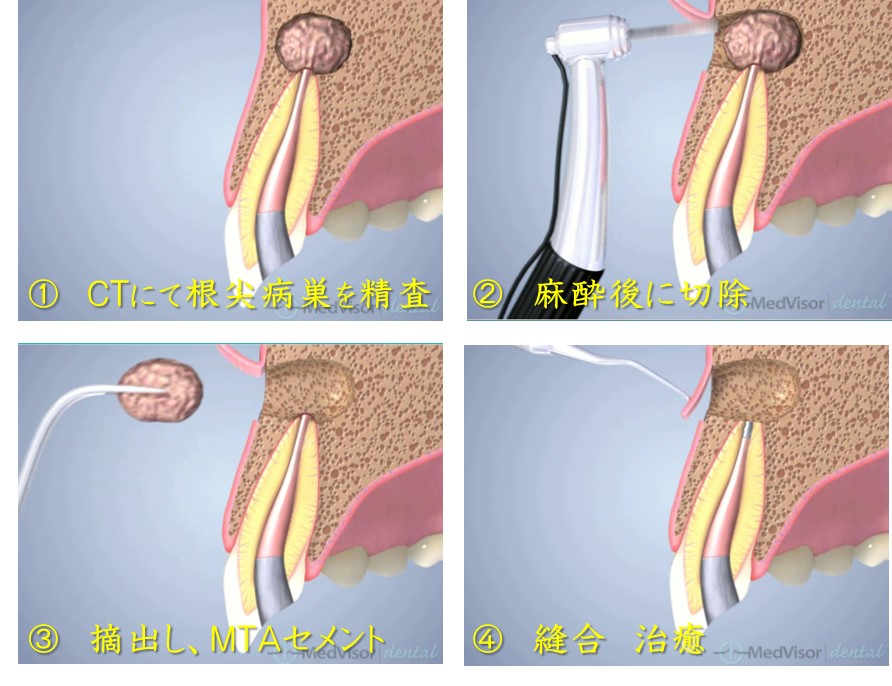
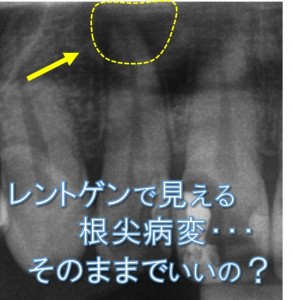 根管治療を行っても、痛みがとれない、違和感がある、歯ぐきの腫れが引かないなどの症状が残る場合があります。根管治療をしても、このように症状に改善がみられない場合は、歯根端切除術を行います。根尖性歯周炎の外科的な治療法です。
根管治療を行っても、痛みがとれない、違和感がある、歯ぐきの腫れが引かないなどの症状が残る場合があります。根管治療をしても、このように症状に改善がみられない場合は、歯根端切除術を行います。根尖性歯周炎の外科的な治療法です。
歯根端切除術術式についてはこちらをご参照ください。
歯根端切除術はなぜ必要か??
感染が根尖外へ波及した症例、根尖3㎜の神経の分岐症例では根管治療による感染除去では困難な場合があります。その際は外科的に根尖部分を取り除きます。当院では歯根端切除術を拡大鏡あるいはマイクロスコープ下で行います。肉眼でおこなう方法比べ成功率が飛躍的に向上します。
 歯根端切除症例
歯根端切除症例
〇右上6番 近心根 歯根端切除症例
〇上顎前歯部 歯根端切除症例
〇イスムス 歯根端切除適応症例について
〇下顎前歯部 歯根端切除術+MTA逆根管充填(マイクロスコープ)


根管治療は、症状がなければ、4年の観察期間を設けることを薦める論文があります。そのため、レントゲン像だけで再根管治療の治療介入の決断をするべきではないと考えられています。
アメリカ歯内療法学会(AAE)では、レントゲン所見に加え、臨床症状や口腔内での機能状況を総合して治療介入を決定するのが望ましいとしています。再根管治療に関する診査・考察すべき事項として、以下のものがあります。
・歯冠部
歯冠修復物は除去できるか?
クラウンの適合性をチェック
歯冠は割れていないか?
・根管口部
根管は閉塞していないか?
見落としている根管はないか?
築造体やポストは除去できるか?
・根管系
拡大洗浄不足
側枝や根尖の分岐
根管充填の質(アンダー、オーバー、気泡)
根管充填材の材質
穿孔の有無
レッジなど本来の根管からの逸脱
器具の破折
我々歯科医は、上記について、以前行われた治療の失敗の確実な要因を推断します。そして患者様の利益を考慮したうえで、以下より最適な方法を決定します。
再根管治療の選択肢として以下の方法があります。
・経過観察
症状がなく、補綴物(クラウンなどのかぶせもの)を製作する必要がない、
病巣が減少傾向にある場合。
・非外科的再治療(再根管治療)
根管治療が可能な状況にあり、補綴物に問題がある、外科処置ができない
・外科的再治療(歯根端切除術)
根管治療の質は良く再根管治療では改善が認めらない
・非外科的+外科的再治療
・抜歯
重篤な歯周病を伴っている、残存する歯が乏しい、破折している、予知性に乏しい
非外科的再治療(再根管治療)は、外科的再治療に先駆け第一選択の治療として行います。外科的再治療は、根尖部へのアクセスが不可能で再治療がすでに行われ失敗に終わっている場合に行うべきであり、非外科的再治療と合わせて行うことで予後が良いものとなります。
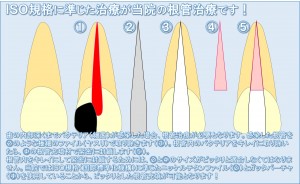
再根管治療は、はじめて行う根管治療(initial treatment)に比べて治療の成功率が劣ります。そのため、画像診断、臨床症状から治療介入が必要か否かを判断することはもちろんのこと、患者様に不利益を与えずに病変にアプローチし解決できるかを考えなくてはならなりません。残念ではありますが、根管治療に100%の治癒はありません。しかしながら、適切なる診査・診断・処置を無菌的に行うことで、可能な限り100%に近づけることは可能です。


根管治療は、「はじめての根管治療 Initial tretatment」と「再根管治療 Retreatment」に分けて考えられています。現在、根管治療の成功率は、その論文の詳細により異なるが、以下のように捉えられています。
「病変のないはじめての根管治療(未処置の根管への治療)」の成功率は、約90%。
「病変のあるはじめての根管治療」の成功率は、約80%。
「再根管治療」の成功率は、約70%。
「外科的根管治療」の成功率は、約90%。
「再根管治療」では、オリジナルの根管形態が失われている場合、その成功率は47%まで下がり、根管形態が保持されている場合は、87%まであがるといわれています。そのため、可能な限り、はやめに再根管治療をしたほうが予後が良いといえるでしょう。
外科的根管治療では、従来の「裸眼」による成功率は59%であるのに対して、マイクロスコープを使用した方法は94%と高い成功率を達成できると報告されています。
上記以外に根管治療の成功率に影響を与える因子として、
・根尖病巣の有無
・レントゲン上の根尖透過像の有無
→有りで20%成功率が下がる
・5mm以上の根尖透過像は予後不良
・根管充填の質
→根尖から0~2mm以内で根管充填されているものが成功率が高い。
→根尖オーバーと2mm以上アンダー(足りない)は成功率下がる。
→気泡の有無(緊密なる根管充填が大切)
・精密で適合の良いクラウンは予後が良好
因果関係は示されていないが、明らかに成功率に影響を与える因子として、
・ラバーダムの使用
→つまりは、ラバーダムが使用できない歯肉縁下カリエス(極度に進行したむし歯の症例)は、適切な根管治療が不可能であるため、予後が不良となりやすい。
・適切なる根管内部の拡大清掃(IBFより3号以上拡大)
根管治療に100%の成功率はありません。可及的に成功率を上げるためには、術中・術後の無菌的処置、配慮が不可欠でしょう。そしてなによりも患者様の予防・定期検診が、根管治療自体をしないで済むことに多大なる影響を与える因子となるのです。
また、こんな比較をした論文もあります。
①根管治療をした場合
②根管治療はせずに抜歯してブリッジにした場合
③根管治療はせずに抜歯してインプラントにした場合
①~③の成功率を比較した場合、
②のブリッジにした場合より、①の根管治療あるいは③のインプラントにした場合の方が成功率が高かったとする結果が得られています。これらは単純な比較は困難ではありますが、ひとつの指標とすることはできるかもしれません。
宮崎歯科医院では、無菌的配慮のもとラバーダム、マイクロスコープ・拡大鏡の拡大視野下で治療し、可能な限りその成功率が向上するように努めています。






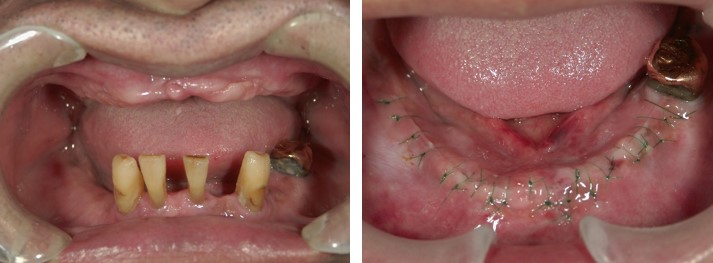
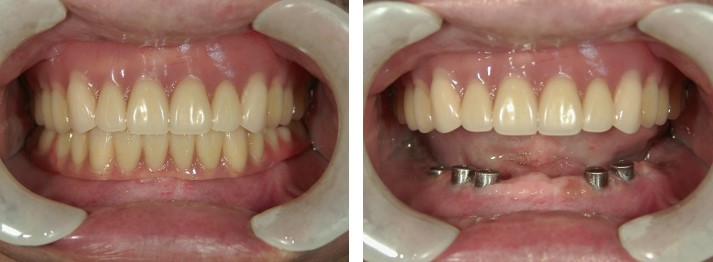
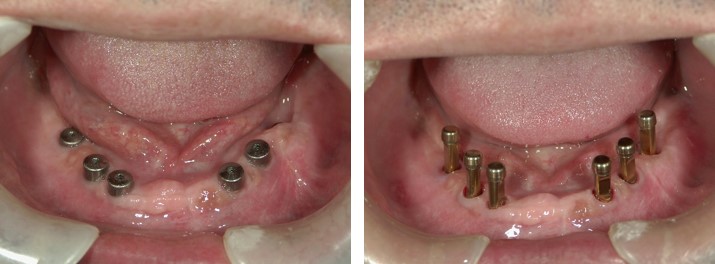
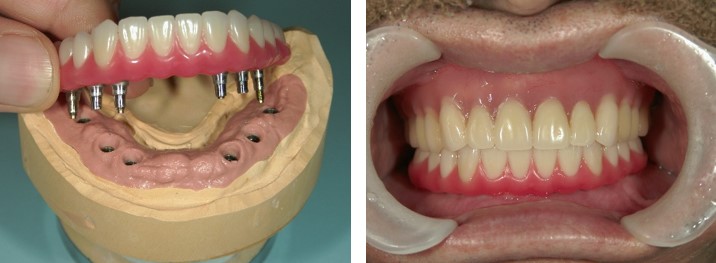


























































 ここは大島弘子先生が昭和51年に開院された大島歯科医院という歴史ある歯科医院でした。近くで働いていた父がお世話になっていまして、「素晴らしい先生だからお前も一緒に来い」といわれて、小学生の頃から私もお世話になりました。私の記憶では小学校6年生頃だと思っていたのですが、大島先生は「もっと小さい頃から知っている」と仰っていましたね。女性の院長先生なのですが、男気のある豪快な性格で(笑)、それがとても魅力的な先生でした。公私共々お世話になり、私が歯科医師を目指したのも、大島先生との出逢いがきっかけです。それ以来、歯科医師を目指して勉強し、大島先生の母校である大学に入学し、歯科医師の道を歩むようになりました。その後は、大学院へと進学し、博士号を取得しました。大学病院の補綴(かみあわせ)専門の診療科に在籍し、臨床・研究・教育に携わっておりました。今から9年前、「医院を手伝ってくれないか」とのお話をいただき、ご一緒させていただくようになりました。3年前に、大島先生が急逝され、これまで長く大島歯科医院を愛して下さったお付き合いのある患者様に、ご迷惑をおかけしたくないという思いより、2010年に継続開院いたしました。本当は「大島歯科医院」の名前を残したかったのですが、保健所の登録上変えざるを得ませんでした。
ここは大島弘子先生が昭和51年に開院された大島歯科医院という歴史ある歯科医院でした。近くで働いていた父がお世話になっていまして、「素晴らしい先生だからお前も一緒に来い」といわれて、小学生の頃から私もお世話になりました。私の記憶では小学校6年生頃だと思っていたのですが、大島先生は「もっと小さい頃から知っている」と仰っていましたね。女性の院長先生なのですが、男気のある豪快な性格で(笑)、それがとても魅力的な先生でした。公私共々お世話になり、私が歯科医師を目指したのも、大島先生との出逢いがきっかけです。それ以来、歯科医師を目指して勉強し、大島先生の母校である大学に入学し、歯科医師の道を歩むようになりました。その後は、大学院へと進学し、博士号を取得しました。大学病院の補綴(かみあわせ)専門の診療科に在籍し、臨床・研究・教育に携わっておりました。今から9年前、「医院を手伝ってくれないか」とのお話をいただき、ご一緒させていただくようになりました。3年前に、大島先生が急逝され、これまで長く大島歯科医院を愛して下さったお付き合いのある患者様に、ご迷惑をおかけしたくないという思いより、2010年に継続開院いたしました。本当は「大島歯科医院」の名前を残したかったのですが、保健所の登録上変えざるを得ませんでした。 虎ノ門というオフィス街、近くには霞が関・神谷町もあり、近隣で働くサラリーマンの方々が多いですね。また、交通の便がいいことから、遠方よりご紹介で来院される方々も同様に多いです。来院してくださる患者様は、皆明るくて、元気、いい方ばかりですよ、いつも元気を頂いてます。ただ、患者様のお話を伺っていると、多くの歯科医院を転々とし、大変なご苦労をされています。そんな患者様にとって、私が「最後の砦」となるべく、毎日一生懸命に臨床に取り組んでいます。治療は、一般歯科だけでなく、インプラント治療、歯周病治療、審美歯科治療、ホワイトニングなど、幅広く行っています。しかし、その基軸は「かみあわせ」の治療ですね。歯科疾患は、内科的な疾患とは異なり、歯を失うと元には戻らない硬組織の疾患です。そのため、義足や義眼と同様に、入れ歯や冠・つめもの、インプラントなどを代用として口内に装着して、機能回復の術とします。これには「かみあわせ」という概念が重要な役割を果たすのです。「かみあわせ」の異常は、様々な症状を口腔内だけでなく、頭頸部から全身に引き起こします。「かみあわせ」の治療はとても大切なことなのですが、その専門性の高さより、残念ではありますが、すべての歯科医師が適正に行える状況にはないんです。
虎ノ門というオフィス街、近くには霞が関・神谷町もあり、近隣で働くサラリーマンの方々が多いですね。また、交通の便がいいことから、遠方よりご紹介で来院される方々も同様に多いです。来院してくださる患者様は、皆明るくて、元気、いい方ばかりですよ、いつも元気を頂いてます。ただ、患者様のお話を伺っていると、多くの歯科医院を転々とし、大変なご苦労をされています。そんな患者様にとって、私が「最後の砦」となるべく、毎日一生懸命に臨床に取り組んでいます。治療は、一般歯科だけでなく、インプラント治療、歯周病治療、審美歯科治療、ホワイトニングなど、幅広く行っています。しかし、その基軸は「かみあわせ」の治療ですね。歯科疾患は、内科的な疾患とは異なり、歯を失うと元には戻らない硬組織の疾患です。そのため、義足や義眼と同様に、入れ歯や冠・つめもの、インプラントなどを代用として口内に装着して、機能回復の術とします。これには「かみあわせ」という概念が重要な役割を果たすのです。「かみあわせ」の異常は、様々な症状を口腔内だけでなく、頭頸部から全身に引き起こします。「かみあわせ」の治療はとても大切なことなのですが、その専門性の高さより、残念ではありますが、すべての歯科医師が適正に行える状況にはないんです。 「病気」とは、「病(やまい)」と「気(き)」という文字からなりますよね。病気の「病」とは「疾患」であり、「気」とは「疾患を煩った患者さんの心の病」のことでしょう。私は、日々の歯科治療において、病気の「病」だけでなく、「気=こころ」を癒す治療を心がけています。そのためには、患者様との「コミュニケーション」が大切です。日々進歩する歯科医学を貪欲に学び吸収し、知識・技術を最高レベルに維持するとともに、患者様の「気=心の病」には、スタッフ総出で、コミュニケーションを大切にしています。治療法の選択は、科学的根拠に基づき、可能な限り最高の治療法を提供したいのですが、それが患者様にとって最高ではないこともあるんです。その理由は時間、費用、希望、治療に対する不安など様々です。こういったことを、患者様との密接なコミュニケーションを通して解消し、「歯科医師にとって、最高の治療ではなく、患者様にとって最善の治療」を提供する。これが宮崎歯科医院の治療で一番心がけている事ですね。
「病気」とは、「病(やまい)」と「気(き)」という文字からなりますよね。病気の「病」とは「疾患」であり、「気」とは「疾患を煩った患者さんの心の病」のことでしょう。私は、日々の歯科治療において、病気の「病」だけでなく、「気=こころ」を癒す治療を心がけています。そのためには、患者様との「コミュニケーション」が大切です。日々進歩する歯科医学を貪欲に学び吸収し、知識・技術を最高レベルに維持するとともに、患者様の「気=心の病」には、スタッフ総出で、コミュニケーションを大切にしています。治療法の選択は、科学的根拠に基づき、可能な限り最高の治療法を提供したいのですが、それが患者様にとって最高ではないこともあるんです。その理由は時間、費用、希望、治療に対する不安など様々です。こういったことを、患者様との密接なコミュニケーションを通して解消し、「歯科医師にとって、最高の治療ではなく、患者様にとって最善の治療」を提供する。これが宮崎歯科医院の治療で一番心がけている事ですね。 いえ、それがまったく。当院で治療して「今までの歯科医院では治らなかったのに凄い!」と仰ってくださる患者様がいらっしゃいますが、自分としては、ごく普通にごく普通のことをやっているだけなんです(笑)。ただ、私の場合は、日本における「かみあわせ」治療の第一人者である師匠のもとで、臨床・研究・教育に携わっておりましたので、そういった経歴が、特別なことなのかもしれませんね。現在でも多くの素晴らしい先生方に教えを頂いてます、日々勉強です。「かみあわせ」というと、上あごの歯と下あごの歯の接触のことをいいますが、それだけではないんです。上あごは、頭がい骨にくっついていますが、下あごは、筋肉でぶら下がっている。この下あごの位置を決めているのが、上下の歯の「かみあわせ」なんですが、歯を失うと、下あごの位置が偏位してしまう。これを様々な方法で、適正な位置に戻すこと、これが「かみあわせ」の治療なんです。歯科治療の経験の多い方は、下あごの位置がズレていることが多い。下あごのズレは、様々な症状を全身に引き起こすので、治療が必要になるんです。
いえ、それがまったく。当院で治療して「今までの歯科医院では治らなかったのに凄い!」と仰ってくださる患者様がいらっしゃいますが、自分としては、ごく普通にごく普通のことをやっているだけなんです(笑)。ただ、私の場合は、日本における「かみあわせ」治療の第一人者である師匠のもとで、臨床・研究・教育に携わっておりましたので、そういった経歴が、特別なことなのかもしれませんね。現在でも多くの素晴らしい先生方に教えを頂いてます、日々勉強です。「かみあわせ」というと、上あごの歯と下あごの歯の接触のことをいいますが、それだけではないんです。上あごは、頭がい骨にくっついていますが、下あごは、筋肉でぶら下がっている。この下あごの位置を決めているのが、上下の歯の「かみあわせ」なんですが、歯を失うと、下あごの位置が偏位してしまう。これを様々な方法で、適正な位置に戻すこと、これが「かみあわせ」の治療なんです。歯科治療の経験の多い方は、下あごの位置がズレていることが多い。下あごのズレは、様々な症状を全身に引き起こすので、治療が必要になるんです。 以前、私が技術的に未熟だった頃、患者様にいわれた言葉があるんです。「痛くないようにするための麻酔なのに、その麻酔が痛いのってどうして?」ってね(笑)。たしかにその通りですよね。無痛麻酔を心がけるようになったのはそれからなんです。また、私の医院には、全顎的に治療をしなくてはいけない患者様が多く来院されます、つまり来院回数も多くなる。毎回毎回痛いのは患者様も辛いし、私も辛い。だから無痛麻酔、無痛治療なんです。無痛治療には、ちょっとしたコツはありますが、一番気を付けているのは、患者様に対する「お声掛け」です。いきなりブスっと刺されたら痛いですよね(笑)。今起きている事を実況するようにお話しつつ治療をするんです。皆さん安心されて治療を受けられていますよ。現在の日本の歯科治療の80%がやり直し治療といわれています。私は可能な限り、自分の治療した歯は、2度と治療をしたくないんです。そのためには、その原因を究明する綿密なる診査と診断、治療計画に基づく適切な治療法、これが大切なんです。歯科疾患はシンプルです。「虫歯」か「歯周病」か「かみあわせ」、この3つの組み合わせなんです。シンプルに原因を突き止め、元通りに近く治す事。これが再治療のない結果につながるんです。歯科医療は日進月歩、新しい医療技術の習得は当然必要な事ではありますが、人間や歯の形が変わったりはしないんです。先人・先達に学び、日々精進を心がけています。治療が終了した患者様にはいつもいう言葉があるんです。「もう2度と僕の顔を見ないようにしてくださいね!」ってね(笑) 私の顔を見なくちゃいけない時は、治療が必要な時なんで。「今後は、歯のクリーニングでスタッフの女の子に会いに来て下さい」って言ってます(笑)。
以前、私が技術的に未熟だった頃、患者様にいわれた言葉があるんです。「痛くないようにするための麻酔なのに、その麻酔が痛いのってどうして?」ってね(笑)。たしかにその通りですよね。無痛麻酔を心がけるようになったのはそれからなんです。また、私の医院には、全顎的に治療をしなくてはいけない患者様が多く来院されます、つまり来院回数も多くなる。毎回毎回痛いのは患者様も辛いし、私も辛い。だから無痛麻酔、無痛治療なんです。無痛治療には、ちょっとしたコツはありますが、一番気を付けているのは、患者様に対する「お声掛け」です。いきなりブスっと刺されたら痛いですよね(笑)。今起きている事を実況するようにお話しつつ治療をするんです。皆さん安心されて治療を受けられていますよ。現在の日本の歯科治療の80%がやり直し治療といわれています。私は可能な限り、自分の治療した歯は、2度と治療をしたくないんです。そのためには、その原因を究明する綿密なる診査と診断、治療計画に基づく適切な治療法、これが大切なんです。歯科疾患はシンプルです。「虫歯」か「歯周病」か「かみあわせ」、この3つの組み合わせなんです。シンプルに原因を突き止め、元通りに近く治す事。これが再治療のない結果につながるんです。歯科医療は日進月歩、新しい医療技術の習得は当然必要な事ではありますが、人間や歯の形が変わったりはしないんです。先人・先達に学び、日々精進を心がけています。治療が終了した患者様にはいつもいう言葉があるんです。「もう2度と僕の顔を見ないようにしてくださいね!」ってね(笑) 私の顔を見なくちゃいけない時は、治療が必要な時なんで。「今後は、歯のクリーニングでスタッフの女の子に会いに来て下さい」って言ってます(笑)。 とくに展望はありませんが(笑)、同じ志をもつスタッフとともに、楽しく働ける歯科医院にしたいと思っています。今、とてもいい雰囲気なんです。患者様とのコミュニケーションを大切にした温かな歯科医院になっていると思います。一生懸命働いてくれているスタッフにホント感謝です。目の前にあることをひとつひとつ全力でこなし、それが繋がって、道が開けていけばいいなと思っています。それと、歯のことで困っている方々のご相談にはできるだけのりたいと思っています。現在もメール、facebookを通じて、「セカンドオピニオン」として相談を受けています。これからも、そういう方々の手助けができればいいなと思います。
とくに展望はありませんが(笑)、同じ志をもつスタッフとともに、楽しく働ける歯科医院にしたいと思っています。今、とてもいい雰囲気なんです。患者様とのコミュニケーションを大切にした温かな歯科医院になっていると思います。一生懸命働いてくれているスタッフにホント感謝です。目の前にあることをひとつひとつ全力でこなし、それが繋がって、道が開けていけばいいなと思っています。それと、歯のことで困っている方々のご相談にはできるだけのりたいと思っています。現在もメール、facebookを通じて、「セカンドオピニオン」として相談を受けています。これからも、そういう方々の手助けができればいいなと思います。

